Колотые раны шеи - повреждения сосудов. Остановка артериального кровотечения
Повреждения сонных артерий на шее в результате травмы шеи относительно редки. Разные формы травмы шеи происходят в результате дорожно-транспортных происшествий, падений и ударов в область шеи различными предметами, огнестрельных и проникающих ножевых ранений. Повреждения сонных артерий может привести к развитию тромбоза артерий, расслаивающей аневризмы, ККС. Прямое проникающее повреждение сонной артерии не является таким сложным для диагностики, как непрямое. Чаще проникающие травмы сонной артерии возникают на войне осколками гранат, ракет и мин. Такие раны составили 88 % всех повреждений сонных артерий в период войны во Вьетнаме. Однако травмы сонных артерий даже в военной ситуации относительно редки. Из 1000 случаев повреждений артерий, описанных во время войны во Вьетнаме, повреждение сонной артерии составили 5 %. Частота повреждений сонной артерии по отношению к другим сосудам в гражданской практике аналогична повреждениям в военное время. В 1971 г. Perry (цит. по Davis J.) описал 508 травм артерий. Из них 4,7 % поражали общую сонную артерию, 1,6% — внутреннюю сонную артерию и 1,2 % - наружную сонную артерию. Наличие проникающей травмы шеи вблизи сонной артерии должно вызывать подозрение на возможное ее повреждение. Изначально кровотечения может не быть, так как повреждение в стенке сосуда может закрывать тромб. Неврологические нарушения в случаях отсутствия травмы головы могут быть обусловлены частичной или полной окклюзией сонной артерии в результате ее тромбоза или расслаивающей аневризмы. Указанные повреждения сонной артерии могут возникнуть в результате тупой травмы шеи, проходящей с резким поворотом и чрезмерным растяжением шеи. Осколки нижней челюсти также могут повреждать артерии.
Ложная мешотчатая аневризма обусловлена разрывом в артериальной стенке. Первоначально образуется периартериальное кровотечение, сдерживаемое фасцией. Во время систолы артериальная кровь поступает в периартериальное пространство, а во время диастолы она стремится вернуться в артерию. Затем периартериальная гематома тромбируется с образованием в центре полости, сообщающейся с сонной артерией.
Симптомы сформированной ложной аневризмы могут быть различны. Больные могут жаловаться на различные шумы. Некоторые жалуются на головную боль с распространением в плечо и подмышечную ямку. Когда аневризма достигает глотки, возникают охриплость голоса и затруднения при глотании. Начало симптомов может колебаться от нескольких часов до нескольких лет. В некоторых случаях при ларингоскопии выбухание в ротоглотке диагностируют как перитонзиллярные абсцессы и при вскрытии их возникают опасные кровотечения. Частым симптомом ложной аневризмы является наличие опухолевидного пульсирующего образования на шее, над которым прослушивается шум, зависящий от компрессии сонной артерии. Нередко у этих больных возникают преходящие или стойкие нарушения мозгового кровообращения в результате тромбэмболии мозговых сосудов из аневризмы.
Расслаивающая аневризма возникает в результате проникновения крови в стенку артерии из-за разрыва интимы. В результате расслоения стенки артерии и наличия крови под интимой происходит сужение просвета артерии, иногда вплоть до ее полной окклюзии. Выявление как истинного, так и ложного хода при ангиографии является решающим в установлении диагноза. Характерным ангиографическим признаком расслаивающей аневризмы является неровность внутренней стенки артерии. Иногда расслаивающая аневризма сочетается с формированием ложной. Клиническими признаками расслаивающей аневризмы также могут быть преходящие или стойкие ишемические нарушения в сочетании с признаками ишемии на КТ и МРТ. Правильный диагноз повреждения сонной артерии облегчается при осознании вероятности такого повреждения у любого больного с травмой головы и шеи в анамнезе и при возникающем подозрении на возможность повреждения артерии.
Одним из осложнений прямого проникающего ранения является развитие артериовенозной фистулы между сонной артерией и яремной веной. Артериовенозные соустья на шее возникли в 4 % наблюдений травм сонной артерии во время войны во Вьетнаме, а при бытовых, чаще ножевых ранениях, артериовенозные соустья развиваются в 28 % случаев.
Особая форма травмы сонной артерии, которая может быть закрытой или проникающей, является интраоральная травма. Она обычно возникает у детей, чаще всего в результате падения на предмет, который входит в рот, или падения с предметом во рту, вызывающим повреждение тонзиллярной области. В литературе она известна под термином «карандашная травма». Эта травма может привести к повреждению сонной артерии за тонзиллярной ямкой или мягким небом с образованием ложной или расслаивающей аневризмы. Как и при травме сонной артерии тупым предметом, обычно есть латентный период между травмой и повлением неврологических признаков и симптомов. Исход нелеченной такой патологии чреват катастрофой. Летальность достигает 30 %.
Повреждение позвоночных артерий также может возникнуть как при тупой травме шеи, так и колотых или ножевых ранениеях (рис. 8-12). Чаще поражается левая позвоночная артерия соответственно стороне приложения травмы. Реже возникает двустороннее повреждение. В 76 % наблюдений поражается второй отдел позвоночной артерии, проходящей в канале вертебральной артерии. Поражение третьего отдела возникает в 16 % и первого отдела - в 8 % наблюдений. При этом непосредственная спинальная травма редко сопутствует, но чаще могут возникнуть симптомы недостаточности кровоснабжения стволовых отделов мозга из-за steal-синдрома, а также могут выявляться нарушения функций спинного мозга из-за давления на спинной мозг пульсирующих расширенных венозных коллекторов внутри спинального канала. Иногда возникает радикулопатия из-за увеличения венозного сплетения на этом уровне. Мы наблюдали больного, у которого артериовенозное соустье правой позвоночной артерии на уровне С-1 сопровождалось пятикратным рецидивирующим субарахноидальным кровотечением. Диагноз может быть поставлен по объективно выслушиваемому шуму на шее. Анатомическую и гемодинамическую информацию дает обязательное контрастирование обеих позвоночных артерий,прежде, чем предпринимать оперативное лечение. Исследование контрлатеральной позвоночной артерии позволяет определить ее проходимость и размер и оценить непрерывность вертебробазиллярной системы. Кроме того, контрастирование контрлатеральной позвоночной артерии позволяет подробно исследовать дистальный сегмент поврежденного сосуда через ретроградное его заполнение.
Рис. 8-12. Артериовснозная фистула между левой вертебральной артерией и ПОЗВОНОЧНЫМИ венами после ножевого ранения. Ангиограммы левой позвоночной артерии (А, Б - 2 и 3 сек). Шунтирование артериального кровотока в паравсртебральные вены и формирование небольшой ложной аневризмы. В - ангиограмма правой позвоночной артерии: признаки steal-синдрома с контрастированием анастомоза дистального сегмента левой позвоночной артерии с НСА (стрелки). Г - Ангиограмма правой позвоночной артерии с отсутствием steal-синдром а и шунтирования кровотока после окклюзии баллоном проксимального сегмента левой позвоночной артерии па уровне С-3 позвонка (Д, стрелкой указан баллон).
Состояние дисталь-ного сегмента определяется в условиях окклюзии баллоном проксимального отрезка поврежеднной вертебральной артерии. Предпочтительным методом лечения является эндоваскулярный с окклюзией баллоном проксимального отрезка артерии вместе с фистулой. После окончательной окклюзии фистулы необходимо повторное контрастирование противоположной вертебральной артерии для оценки ретроградного кровотока. На нашем опыте из 10 больных с артериовенозными фистулами позвоночных артерий, у 2 больных удалось восстановить кровоток по поврежденным вертебральным артериям. При своевременном лечении прогноз благоприятный, даже при имеющихся умеренно выраженных признаках миелорадикулопатии. При проведении эндоваскулярной баллонной окклюзии необходимо проводить тщательный мониторинг за функциями спинного мозга, так как баллоны, расположившись в широких венах спинального канала, могут вызвать дополнительное давление на спинной мозг и нарастание симптомов поражения спинного мозга.
ЗАКЛЮЧЕНИЕ
Последствиями черепно-мозговой травмы могут быть повреждения экстра-интракраниалъных сосудов на разных уровнях с образованием артериове-нозных травматических фистул, ложных и расслаивающих аневризм, тромбоза сосудов. Эндоваскулярный метод является основным и эффективным методом лечения этих патологических образований.
Ф.А.Сербиненко, А.Х.Лысачев, Я.Н.Еднева
- Как часто встречаются повреждения кровеносных сосудов?В военное время частота повреждений артерий достигает 1,2-2,6% от общего числа раненых. Изолированные повреждения артерий составляют 47,1%, сочетанные - 49,2%, тогда как изолированные повреждения вен - всего 3,7%. В мирное время частота повреждений сосудов колеблется от 0,3 до 1,3% (40% всех ранений сосудов связано с транспортной травмой, при переломах костей повреждения крупных сосудов находят в 4-10%).
- Какие признаки указывают на повреждение кровеносных сосудов?
Пульсирующее кровотечение при поступлении или в анамнезе; отсутствие пульса дистальнее места повреждения; гематома (свернувшаяся или пульсирующая) в тканях в зоне повреждения; сосудистые шумы при аускультации и дрожание при пальпации, наблюдаются над местом повреждения артерии или над артериовенозным свищом уже на 2-3 день; неврологическая симптоматика указывает на механическое повреждение нерва или ишемическую нейропатию, так как нервные волокна первыми реагируют на гипоксию; признаки ишемии тканей (бледность или синюшная окраска кожи, замедленное наполнение капилляров после надавливания, нарушения функции мышц по типу ишемической контрактуры). Как правило, повреждение сосудов сопровождается клиникой ги-поволемического шока (бледность, холодный пот, возбуждение или заторможенность, низкие цифры АД, тахикардия, снижение числа эритроцитов, гемоглобина, гематокрита в периферической крови).
- Какие встречаются повреждения сосудов?
Открытые повреждения: I степень - повреждения наружных слоев без ранения интимы, П степень - сквозное отверстие в стенке сосуда, III степень - полное пересечение сосуда. Закрытые повреждения: I степень - разрыв интимы (наружного кровотечения нет, но наступает тромбоз, ведущий к ишемии конечности), II степень - разрыв интимы и средней оболочки, ведущий к образованию аневризмы, Ш степень - полный перерыв сосуда, сопровождающийся обширным внутритканевым кровоизлиянием.
- Какие методы исследования помогают диагностике повреждения сосуда?
Ультразвуковая допплерография (дуплексное УЗИ), определение плече-лодыжечного индекса (который должен быть равен или превышать 0,95). При ушибах стенки артерии, небольших разрывах, повреждениях интимы, глубоких артерий бедра и плеча ультразвуковые сигналы могут быть сохранены, поэтому только серийная ангиография может с максимальной достоверностью верифицировать характер повреждения. Ангиографию можно выполнять как до операции, так и интраопера-ционно при выполнении вмешательств на костях и суставах, при первичной хирургической обработке ран, ревизии сосудисто-нервного пучка.
- В чем заключаются принципы лечения повреждений артерий?
Лечение повреждений артерий в первую очередь должно быть направлено на спасение жизни пострадавшего, а затем на сохранение жизнеспособности и восстановление нормальной функции конечности. Для спасения жизни главное - остановить кровотечение. Это можно сделать, прижав пальцем артерию выше места повреждения или наложив асептическую давящую повязку на место кровотечения. Наложения жгута следует избегать, так как это приводит к тотальной ишемии конечности. Если планируется транспортировка больного на большое расстояние, необходимо в концы артерии вставить полиэтиленовую трубку в качестве временного шунта для сохранения кровообращения в конечности и начать лечение гепарином.
Наряду с остановкой кровотечения необходимо обеспечить борьбу с кровопотерей. Опыт ангиологов и военно-полевых хирургов говорит, что в среднем одному больному с ранением магистральной артерии необходимо перелить от 1 до 2,5 л эрит-роцитарной массы и около 4 л плазмозамещающих растворов (полиглюкин, гемодез, плазму, альбумин, реополиглюкин).
При тупой травме возможно изолированное повреждение интимы. Под давлением потока крови происходит ее дальнейшая отслойка и развивается тромбоз. Дистальнее места повреждения артерия приобретает синеватую окраску, обусловленную расслоением стенки и образованием интрамуральной гематомы. Окклюзия сосуда может наступить через несколько часов или суток после травмы. Тяжелые повреждения других органов, отвлекающие внимание врачей, гипсовые повязки и шины, скрывающие признаки ишемии, - основные причины запоздалой диагностики травматического расслоения стенки артерии. В результате время для хирургического вмешательства оказывается безвозвратно потерянным
. - Какой характер восстановительных операций при ранении магистральных артерий?
Перед восстановительной операцией желательно, чтобы систолическое артериальное давление у больного было выше 100 мм рт.ст., частота сердечных сокращений меньше 100 в 1 минуту, а центральное венозное давление выше 100 мм вод.ст. Экстренная операция показана при продолжающемся кровотечении.
В целом, жизнеспособность конечности и показания к восстановительным операциям не зависят от времени, прошедшего с момента травмы, при жизнеспособной конечности необходимо добиваться восстановления кровотока. Однако результаты восстановительных операций хуже, если после травмы прошло более 6 часов. Исчезновение глубокой чувствительности и появление мышечной контрактуры в дистальных отделах конечности являются признаками нежизнеспособности и показаниями к ампутации.
Операция состоит из первичной хирургической обработки
раны и восстановления целости сосуда. Характер реконструкции зависит от вида повреждения. Боковой дефект в стенке артерии ликвидируют методом наложения заплаты из аутоло-гичной вены по Богоразу. При дефекте в 1-3 см удается наложить прямой анастомоз конец в конец. Важно иссечь поврежденные края артерии и проверить проходимость дистального отрезка баллонным катетером до появления хорошего ретроградного кровотока. Отсутствие ретроградного кровотока плохой прогностический признак. При большом дефекте артерию восстанавливают с помощью аутовены. Только при дефектах крупных магистральных артерий (подвздошной, подключичной) используют синтетические эксплантаты. Применение их ограничивают из-за высокой опасности инфицирования с последующим аррозивным кровотечением. При травме периферических артерий и ампутации пальцев используют микрохирургическую технику. Перевязка артерии оправдана только ради спасения жизни пострадавшего. На голени и предплечье при повреждении всех артерий нужно стремиться восстановить хотя бы одну артерию. При одновременном повреждении магистральной артерии и вены обязательно восстанавливают целость обеих сосудов, в первую очередь вены, перевязка вены ухудшает результаты операции. При отеке мышц в дистальных отделах конечности обязательно производят фасциотомию. При сочетанной травме костей и сосудов операцию начинают с ос-теосинтеза, при повреждении нерва - со шва нерва.
- Какие признаки указывают на повреждение магистральной вены?
Ранение вены можно заподозрить при обильном венозном кровотечении, отеке конечности с набуханием периферических подкожных вен. Внутритканевые гематомы обычно небольшие и не пульсируют. Ранение подвздошных вен и нижней полой вены приводят к формированию больших забрюшинных гематом, обильное кровотечение сопровождает ранение подключичных вен и верхней полой вены.
- В чем заключается хирургическое лечение повреждений вен?
Существовавшую тенденцию перевязки вен при их ранении следует признать порочной. Нужно стремиться к восстановлению проходимости сосуда с помощью бокового или циркулярного шва, а при больших дефектах - путем аутовенозной пластики с использованием большой подкожной вены бедра. Дос-
туп к верхней полой вене - через продольную стернотомию или правостороннюю торакотомию в четвертом межреберье. При повреждении нижней полой вены производят лапарото-мию и выделяют сосуд. Для временной остановки кровотечения вену прижимают тупферами или применяют метод внут-рисосудистого закрытия кровотока с помощью баллонных зондов. Рану стенки вены ушивают пристеночным швом. При повреждении задней стенки нижней полой вены, чтобы избежать сложной мобилизации, выполняют венотомию передней стенки при перекрытом кровотоке, трансвенозным доступом ушивают повреждение задней стенки, а затем ушивают место ве-нотомии.
- В чем состоят особенности послеоперационного течения при острой травме магистральных сосудов?
Туннельный синдром возникает после выраженной ишемии и характеризуется нарастающим отеком мышц. Отечные мышцы, заключенные в нерастяжимый костно-фасциальный футляр, сдавливают вены. Затруднения венозного оттока сопровождается дальнейшим нарастанием отека, повышением давления внутри фасциального футляра и нарушением уже не только венозного, но и артериального кровообращения. Если вовремя не прибегнуть к фасциотомии, начинается некроз мышечных и нервных волокон, появляются ишемическая контрактура (на верхней конечности контрактура Фолькманна) и неврологическая симптоматика.
При восстановлении кровотока после длительной ишемии в конечности часто развиваются некротические изменения. Граница некроза кожи обычно располагается дистальнее, чем уровень некроза мышц, и поэтому жизнеспособная кожа может покрьюать некротизированные мышцы. Есть наблюдения, когда скелетные мышцы были способны к регенерации с полным восстановлением функции после 12-часовой тотальной ишемии. Но, к сожалению, чаще ишемия мышц носит необратимый характер. С ампутацией, если нет выраженной интоксикации, торопиться не следует. Этапные некрэктомии во многих случаях позволяют сохранить конечность, пусть даже с некоторыми нарушениями функции.
Реваскуляризационный синдром - самое тяжелое осложнение, связанное с длительной ишемией конечности. Помимо поступления токсических продуктов из ишемизированных мышц, у больных отмечается пшеркалиемия, гиперфосфате-
мия, выраженный метаболический ацидоз, гиперферментемия. В этих условиях возможно повреждение почек и развитие острой почечной недостаточности. Необходим постоянный контроль за диурезом, КОС, электролитами в крови. При олигурии применяют диуретики (лазикс до 1000 мг/сут) с одновременной коррекцией ацидоза, применяют гемодиализ.
Феномен “водопроводной трубы” развивается при нарушениях микроциркуляции, когда при восстановленном магистральном кровотоке возникает спазм капилляров и наряду с этим паралич сфинктеров артериовенозных анастомозов. Это приводит к прогрессирующей ишемии тканей и гангрене конечности.
Кровотечение в раннем послеоперационном периоде обычно связано с техническими погрешностями. Повторная операция с наложением дополнительных швов или “перекладыванием” анастомоза ликвидирует это осложнение. Значительно труднее бороться с поздним кровотечением, обусловленным нагноением раны. В таких случаях приходится перевязывать артерию вне гнойной раны, и, если конечности угрожает ишемическая гангрена, операцию заканчивают внеанатомическим обходным шунтированием. Вариантами таких операций могут быть перекрестное бедренно-бедренное или подключично-бед-ренное шунтирование с помощью аутовены или комбинированного с веной синтетического протеза.
Тромбоз восстановленной артерии или вены часто связан с наложением узкого анастомоза или недостаточным иссечением травмированных концов сосуда. Гипотония во время операции или после нее, а также образование гематомы вокруг сосуда приводят к раннему тромбозу. Повторную операцию начинают с тромбэктомии, ревизии анастомоза и заканчивают, если это необходимо, повторным наложением анастомоза или пластикой артерии. Для профилактики послеоперационного тромбоза дренируют рану, используют переливание низкомолекулярного реополиглюкина (из расчета 10 мл/кг/сут), устраняют спазм сосудов папаверином или длительной эпидуральной блокадой. - Перечислите виды травматических аневризм.
Артериальные аневризмы: одномешковая и двумешковая; концевая (центральная, периферическая), артерио-артериальная (бифуркационная), множественная (одной или нескольких артерий).
Рис. 34. Типы травматических аневризм (схема): а - артериальная, б - комбинированная, в - артериовенозная
Артериовенозные аневризмы: артериовенозное соустье, ар-териовенозный свищ.
Комбинированные аневризмы: с промежуточным мешком, с боковым мешком, многомешковая (рис. 34).
- Опишите артериальную травматическую аневризму.
Ложная аневризма характеризуется образованием в тканях патологической полости, окруженной фиброзной капсулой (аневризматического мешка). Она формируется на месте пульсирующей гематомы. Аневризматический мешок сообщается с просветом сосуда и изнутри омывается кровью, поэтому аневризма выглядит как пульсирующее объемное образование. Внутренняя поверхность мешка покрыта слоистыми тромботичес-кими массами. Формирование аневризмы обычно заканчивается к концу 4-й недели.
Клиническая картина: боль, пульсирующая припухлость, над которой выслушивается систолический шум. Шум исчезает или резко ослабевает после пережатия центрального конца артерии. Пульсация периферической артерии дистальнее аневризмы обычно ослаблена, а пульсовая волна запаздывает по сравнению со здоровой стороной. Для уточнения диагноза используют УЗДГ, изотопную или рентгеноконтрастную ангиографию.
Лечение артериальных аневризм только хирургическое. При большой аневризме не выделяют мешок, а мобилизуют про-ксимальный и дистальный отрезки артерии, вскрывают аневризму и накладывают боковой шов. При измененной стенке артерии производят резекцию С последующей пластикой. - Опишите артериовенозный посттравматический свищ.
Артериовенозный свищ - патологическое сообщение между просветами поврежденных артерии и вены. Кровь сбрасывается из артериального русла в венозное, через свищ в 1 мин может возвращаться к сердцу до 6 л крови. В результате возникает феномен “обкрадывания” - ишемия конечности дистальнее артериовенозного свища. Над свищом выслушивается сис-толо-диастолический шум, при пальпации отмечается дрожание. Постоянный сброс артериальной крови в венозную систему приводит к гипертензии в дистальных отделах венозной системы, нарушению микроциркуляции, увеличению объема циркулирующей крови и нагрузки на миокард. На пораженной конечности появляется варикозное расширение вен. В прокси-мальном отделе венозной системы стенки вен становятся утолщенными, плотными, напряженными (“артериализация” вены). Стенки приводящей артерии постепенно растягиваются, через несколько лет участок артерии проксимальнее свища становится извилистым и аневризматически измененным (“венизация” артерии). При пережатии пальцем приводящей артерии проксимальнее свища мгновенно наступает брадикардия, от 6-10 до 30-40 ударов в минуту (симптом Добровольской). Чем больше свищ и чем ближе он расположен к сердцу, тем больше “дополнительной” крови приходится перекачивать сердцу и тем больше расстройства гемодинамики. Вначале развивается гипертрофия миокарда, затем расширение полостей с развитием сердечной недостаточности с высоким сердечным выбросом. Септический эндокардит часто является причиной смерти таких больных. В легких находят усиление легочного рисунка с венозным типом застоя, расширением ствола легочной артерии и пульсацией корней легких. Эти изменения наиболее выражены при декомпенсации правого желудочка. Для уточнения диагноза применяют фоноангиографию, определение насыщения венозной крови кислородом, изотопную и рентгеноконтрастную ангиографию.
Травматический артериовенозный свищ служит показанием к хирургическому лечению в ранние сроки после формирова-
ния свища, но до развития осложнений. Операции типа перевязки приводящего или отводящего концов артерии, ушивания просвета аневризмы, ликвидации аневризмы за счет вены и другие ушли в прошлое. Всегда следует стремиться после разделения свища восстановить нормальную проходимость и артерии, и вены. Возможны любые комбинации восстановительных операций, начиная со шва и заканчивая ауто- или аллопла-стикой сосудов. Ангиохирурги, если нельзя наложить боковой шов, предпочитают резецировать и заместить артерию для того, чтобы через оставленный в зоне свища сегмент артерии зашить рану вены и тем самым сохранить в ней кровоток. Можно использовать аутовенозную заплату или трансплантат из большой подкожной вены бедра со здоровой конечности.
- В чем состоит особенность повреждения сонных артерий?
Повреждения сонных артерий заслуживают особого внимания, поскольку они часто осложняются ишемическим инсультом. Неврологические нарушения могут привести к угнетению дыхания, нарастающая гематома в области шеи - вызвать обструкцию дыхательных путей. Во всех случаях показано экстренное хирургическое вмешательство. Неврологическая симптоматика может появиться через несколько часов после повреждения артерии, особенно при тупой травме. Возможны гемипа-рез, гемиплегия, дисфункция черепных нервов IX, X, XI и XII, синдром Горнера. Ангиография помогает топической диагностике.
Оперативный доступ к сонным артериям - вдоль переднего края кивательной мышцы. Обнажают и пережимают общую сонную артерию, по возможности - проксимальнее гематомы, не допуская эмболии сосудов мозга тромбами и фрагментами тканей. Обеспечить безопасность больного при операциях на сонных артериях можно с помощью временного внутреннего шунтирования или локальной гипотермии головного мозга. Объем операции от наложения шва до протезирования. При обширных повреждения внутренней сонной артерии возможно замещение ее дефекта за счет наружной сонной артерии. При изолированном повреждении наружной сонной артерии допустима ее перевязка. В конце операции необходимо оценить состояние мозгового кровотока при помощи флуометрии, УЗДГ или ангиографии.
Ситуация, повлекшая за собой серьезную травму и вызвавшая артериальное кровотечение, требует быстроты и решительности действий, так как первая помощь при кровотечении должна быть оказана незамедлительно. Такой случай требует особой концентрации внимания и собранности. От того насколько четко будет оказана первая помощь при артериальном кровотечении зависит жизнь пострадавшего.
Виды
- Артериальные.
- Венозные.
- Капиллярные.
Артерия – это сосуд с плотной и крепкой перегородкой, по которому под большим напором течет кровь, несущая кислород от сердечной мышцы, питающий органы и ткани организма. Если этот сосуд поврежден, начинается процесс быстрой кровопотери. В процессе такого рода кровь выходит за границы кровеносного канала. Любая травмированная артерия – это угроза смертельного , которая наступает примерно через час. Если повреждена крупная артерия, то время на оказание помощи не больше двух минут. Это самое опасное из всех видов кровотечений.
Вена – сосуд с более тонкой стенкой. В крови, текущей по венам, в больших количествах содержится углекислота и в небольшом количестве кислород. Последствие глубокого нанесенного пореза или раны – , которое также чревато ощутимой потерей крови. Развивающаяся при этом воздушная эмболия грозит закупоркой вен.
Капилляры – маленькие сосуды, осуществляющие газообмен кислорода и углекислого газа и расположенные очень близко к поверхности кожи. Они очень легко травмируются, оставляя ссадины и раны. обильной кровопотери их повреждение не вызывает, но существует риск инфекционных воспалений на поврежденных поверхностях.
Артериальное кровотечение легко отличить от венозного по нескольким внешним признакам.
Кровь, текущая по венам темная и густая. Артериальная кровь отличается от венозной ярко – красным цветом и водянистым составом.
Из поврежденной аорты кровь пульсирует фонтанчиком одновременно с сокращением сердечной мышцы, в результате чего и наступает кровопотеря, опасная для жизни, вызывая при этом сжатие сосудов и потерю сознания.
Если же поврежден венозный сосуд, то кровь из поврежденного места вытекает произвольно и не столь быстро. Это и отличает артериальное кровотечение от венозного.
Временная остановка
К прибытию медиков необходимо осуществить ряд действий, чтобы обеспечить временную остановку артериального кровотечения.
(артериальном) по пунктам:
- При оказании первой помощи при кровотечении нужно вспомнить анатомические особенности человеческого тела. Учитывая то, что кровоток запускает сердечная мышца, артерию нужно пережимать немного выше поврежденного места. Исключение составляют область шеи и головы. В этом случае артерия пережимается ниже поврежденного места.
- Во избежание ускользания артерии, ее нужно сильно прижать к кости.
- Если повреждена конечность, необходимо положить человека так, чтобы место повреждения располагалось выше уровня сердца. Это помогает уменьшить интенсивность кровотечения.
- Небольшие пережимаются пальцами, а крупные аорты, проходящие в бедренной части и брюшной аорте – пережимаются с помощью кулака.

Приемы, обеспечивающие временную остановку артериального кровотечения:
- Пальцевое пережатие травмированного сосуда.
- Наложение стягивающей повязки (жгута).
- Использование сдавливающей повязки.
При помощи пальцевого зажатия останавливается несильное кровотечение. В этом случае артерию прижимают обеими руками к кости на 10 - 15 минут. Применяется в том случае, если невозможно использование сдавливающей повязки. Данный способ эффективен для предотвращения потери крови из травмированной артерии головы и шеи.

Сдавливающая повязка при кровотечении применяется для предотвращения кровопотери из небольших артерий. Для этого травмированный сосуд нужно прижать плотной тканью. Рана туго перебинтовывается перевязочным материалом.
Жгут – самый верный метод для при ранении больших артерий, проходящих в конечностях. При отсутствии медицинского жгута, применяется любой подходящий предмет (пояс, бинт, шланг, веревка).
Жгут накладывается только на компресс поверх раны. Не нужно забывать, что в летнее время года жгут может быть наложен не более чем на 1 час, а в зимнее – не больше получаса. Через 10 минут после того, как наложен жгут, его нужно чуть - чуть ослабить. То же самое нужно повторять с периодичностью в 15 – 20 минут.
Жгут не может быть наложен:
- На трети бедра (нижняя область).
- На трети плеча в средней части.
- На трети голени (верхняя область).
При оказании первой помощи необходимо помнить правила остановки кровопотери из различных артерий.
Травма и кровотечение плечевой артерии – руку пострадавшего нужно расположить позади головы или приподнять. Сосуд пережать пальцами рук круговым обхватом. Подмышечная впадина должна с силой прижаться к кости.
Из раненых конечностей: приподнять ее и наложить давящую повязку.
Если повреждена подвздошная или подключичная артерия, то делают тугую тампонаду, применяя стерильные марлевые тампоны, заложенные в рану, а поверх туго прибинтовывается пачка неразвернутых бинтов.

- в сгибе локтя нужно уложить несколько упаковок бинтов и руку в суставе сжать как можно сильнее. После стянуть жгутом место выше травмы на расстоянии 5 см.

Первая помощь при из бедренной артерии:
- используя силу веса необходимо зажать аорту, которая находится в паховой области у бедренной кости. С помощью больших пальцев обеих рук производят силовое давление на точку в паху. Остальными пальцами обхватывать бедро полностью.
- очень сильно зажимается верхняя треть бедра во внутренней паховой зоне. Поверх фиксируется жгутом.

Сонную артерию нужно зажимать ниже очага скарификации. Производится прижатие к позвонкам на передней поверхности шеи сбоку от гортани, затем наложить давящую повязку, под которую должен быть подложен марлевый бандаж. Затем накладывается жгут, перетянутый через закинутую за голову руку травмированного.

При скарификации височной аорты сосуд прижимается большим пальцем у височной кости, которая находится перед ушной раковиной.
Если повреждено плечо, необходимо кулаком в подмышечной впадине зажать артерию у костного выступа и зафиксировать руку, плотно прижатую к туловищу.
Необходимо прижать кулаком к позвоночнику на уровне пупка. Руку отпускать нельзя ни в коем случае.
Для прекращения кровотечения из голени необходимо притянуть максимально согнутую ногу к животу.
Повреждения шеи могут быть закрытые и открытые. Закрытые повреждения шеи получаются при нанесении удара каким-либо тупым орудием, в результате чего повреждаются мягкие ткани, образуется гематома, а при повреждении гортани, трахеи и пищевода может наступить нарушение целости этих органов.
Открытое повреждение является результатом нанесения раны режущим или колющим орудием, могут быть повреждены крупные сосуды шеи, что сопровождается обильным кровотечением. Огнестрельные ранения также могут дать обширные разрушения органов шеи. Определить размеры повреждения при резаных ранах легко; труднее сделать это при колотых ранах и особенно при огнестрельных ранениях.
При ранении шеи наибольшее значение имеют повреждения сосудов шеи и щитовидной железы, гортани и повреждения трахеи, глотки, пищевода, позвоночника и спинного мозга. Все указанные повреждения могут комбинироваться между собой и с ранениями лица, черепа и грудной клетки.
Симптомы . Ввиду наличия на шее неспадающихся при повреждении вен их ранение может сопровождаться попаданием через вену в сердце воздуха (воздушная эмболия). В момент ранения может появиться свистящий звук присасывания воздуха в вену, во время выдоха рана наполняется пенистой кровью. При вхождении через раненую вену значительного количества воздуха
Последний попадает в правое сердце, что ведет к тяжелым нарушениям сердечной деятельности (побледнение, ослабление пульса, поверхностное дыхание) и быстрой гибели больного. Ранения сонной, надключичной артерий и щитовидной железы могут дать тяжелые кровотечения или вызвать образование пульсирующей гематомы и аневризмы. Нередки вторичные кровотечения при развитии инфекции в ране. Кровотечение может быть наружным, в межтканевые промежутки (дать сдавление органов, в частности трахеи) и в полые органы. При повреждении сонной артерии возможно и нарушение мозгового кровообращения. Симптомами повреждения сонной артерии, кроме кровотечения, могут быть пульсирующая припухлость на шее, непрерывный звон и шум в голове, прекращающийся при прижатии центрального конца сосуда.
При ранении глотки и пищевода появляются расстройства глотания и боли при глотании, через рану выделяется слюна, окрашенная кровью, и принятая через рот жидкость, больной выплевывает пенистую мокроту. Возможны также затруднения речи и дыхания.
Для ранения гортани и трахеи характерны нарушения речи, боль при глотании, поперхивание и кашель с отхаркиванием пенистой крови, затруднения дыхания, иногда выхождение воздуха через рану и подкожная эмфизема.
Первая помощь . Необходимое мероприятие первой помощи при ранении вен шеи, способствующее также остановке кровотечения, - это быстрое пальцевое прижатие, искусственное дыхание с прекращением давления в момент выдоха, тампонада и давящая повязка; иммобилизация головы. Больной подлежит направлению на срочное хирургическое лечение.
Кровотечение из крупных артерий шеи останавливают прижатием в ране и на протяжении, на середине шеи кнутри от грудно-ключично-сосковой мышцы, к бугорку поперечного отростка VI шейного позвонка (см. рис. 1). Возможна остановка кровотечения тампонадной раны, причем при профузных кровотечениях необходимо стягивать кожу швами над тампонами для их удержания.
При ранениях гортани и трахеи основная опасность, угрожающая раненому, - это попадание в дыхательные
Пути большого количества крови, поэтому первая помощь должна быть направлена на ликвидацию угрозы асфиксии. Больной должен находиться в полусидячем положении, рану оставляют открытой для оттока крови, иногда можно вводить трахеотомическую трубку через рану, в других случаях, при угрозе удушья, необходима трахеотомия.
Раненные в шею подлежат самой срочной госпитализации для первичной хирургической обработки ввиду возможности повреждения органов шеи.
Неотложная хирургическая помощь, А.Н. Великорецкий, 1964
При ранении сонной артерии существует большая вероятность того, что человека ждет летальный исход. Во избежание такого исхода нужно знать, что при ранении сонной артерии необходимо срочно делать. Зная правила оказания первой медицинской помощи, всегда есть шанс спасти человека, причем действовать нужно сразу, не теряя времени.
Оказание первой помощи
Это большая парная артерия по обеим сторонам шеи, при ранении которой человек засыпает в течение 10-ти минут. Отсюда и такое название. Сонная артерия снабжает кровью голову, мозг и зрение. Она делится на правую и левую. Возле сонной артерии расположена яремная вена. При ее ранении смерть наступает через 5-10 секунд.
Первым и главным признаком повреждения сонной артерии является струя алой крови, изливающаяся наружу.
Как оказать первую медицинскую помощь?
Большим заблуждением людей является утверждение, что они не смогут оказать помощь, так как боятся крови. В экстренных ситуациях нужно действовать быстро. Элементарные знания об оказании первой помощи могут спасти чью-то жизнь.
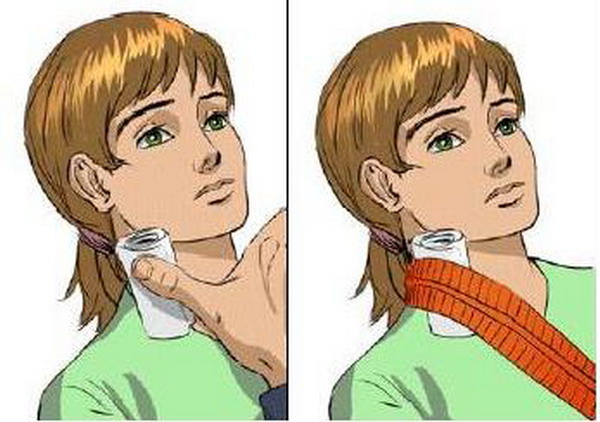
Первое, что необходимо сделать, это посадить пострадавшего, желательно к стене для поддержания спины. Второе незамедлительное действие - зажать большим пальцем артерию ниже раны. Если есть воротник, то использовать его или любую другую ткань, которую можно наложить на рану, а затем прижать. Третий шаг - найти скатку бинта или отрезать ткань и приложить к открытой ране. Кровь впитается в ткань. Материал станет герметичным для воздуха. Если же порез не герметизировать в первые 5-6 секунд, то в сосуд может попасть воздух, что приведет к летальному исходу. И, наконец, последнее - наложение жгута. Все, что нужно, сделано. Остается ждать приезда бригады скорой помощи.
При оказании помощи нужно строго придерживаться инструкции.

Неправильное нажатие на точку может привести к летальному исходу мгновенно.
Даже если не удалось спасти человека, то не стоит себя винить. Как правило, при ранении сонной артерии шансы на спасение минимальны.
Чего не стоит делать?
Наверняка, увидев человека, обливающегося кровью, появляется паника. При наличии большого скопления людей истерик и криков не избежать. Соблюдать спокойствие в такой обстановке весьма затруднительно, но это необходимо. Паниковать не нужно.

Если хочется помочь, то следует просто выполнить следующие действия:
- вызвать "скорую";
- не лезть с советами;
- не говорить о том, что надо дождаться врача и ничего не трогать;
- помогать, если об этом просят;
- не дезинфицировать рану спиртом;
- не промывать рану перекисью водорода.
