Цитологическая диагностика молочная железа строение молочной железы. Клеточные элементы в выделениях из соска молочной железы В пунктате 1 ст немного бесструктурных масс
Аденомы потовых желез. Цитологические картины могут отличаться значительным многообразием в зависимости от величины и формы клеток, степени их дифференцировки, а также характера клеточных группировок и межуточного вещества.
Цитограммы простых форм аденом характеризуются преобладанием мелких и средних клеток округлой и кубической формы с интенсивно и диффузно окрашенными, как правило, гиперхромными ядрами. Структура хроматина часто бывает грубоглыбчатой. Ядрышки не выявляются. Цитоплазма в одних клетках представлена лишь в виде интенсивно базофильной узкой бахромки, в других она мелкопенистая, реже мелкозернистая, окружает ядро широким неровным ободком, а изредка сливается с фоном препарата. В отдельных клетках выявляется секреторная функция по апокриновому или голокриновому типу, когда „голые» ядра лежат среди оксифильных масс секрета.
Клетки располагаются плотными тканевыми клочками, тяжами, железистоподобными структурами и разрозненно. Просвет некоторых железистоподобных структур заполнен секретом. Местами в центре клеточных пластов и тяжей могут обнаруживаться уплощенные клетки с обильной гомогенной цитоплазмой, скопления оксифильного межуточного вещества в виде тяжей и шаров, а также концентрические наслаивания клеток, чешуек и бесструктурных (ороговевших) масс.
Цитограммы дифференцирующихся аденом потовых желез характеризуются высоким цилиндрическим эпителием, миоэпителиальными и ретикулоэпителиальными клетками (П. Массой, 1965). Эти клеточные формы могут обнаруживаться в различных соотношениях, что определяет соответствующий тип цитограмм.
В одном случае преобладают клетки высокого цилиндрического эпителия с вытянутой цитоплазмой, интенсивно оксифичьной или оксифильноортохромной, часто с бахромчатыми краями и округлыми овальными или палочковидными ядрами. Иногда наблюдается апокринный тип секреции с отрывом апикальной части клетки. Фон препарата составляют сероватые глыбки (секрет). Клетки располагаются разрозненно, группами, рядами и изредка железистыми структурами.
При другом типе цитограмм основную массу клеток составляют вытянутые и отростчатые элементы, сходные с миоэпителиальными клетками.
Третий тип цитограмм представлен малодифференцированными эпителиальными клетками среднего и реже крупного размера, несколько напоминающими пролиферирующие ретикулярные клетки. Они, как правило, окрашены в светлые тона. Ядра их крупные, округлой и овальной формы, с мелкозернистой или сетчатой структурой хроматина и содержат одиночные увеличенные ядрышки. Одни клетки представляются набухшими, как бы раздутыми; другие выглядят несколько сморщенными, мелкими, отростчатыми, темноокрашенными (пикноз). Располагаются они однослойными пластами, железистыми структурами или концентрическими напластованиями. Разрозненные клетки могут соединяться отростками.
Аденомы сальных желез содержат два вида эпителиальных клеток: крупные, светлые, сходные с ксантомными и жировыми, и мелкие, интенсивно окрашенные, с округлыми гиперхромными ядрами и узким ободком базофильной, слегка пенистой цитоплазмы. Цитоплазма крупных светлых клеток обильная, мелкопенистая или содержит крупные вакуоли, занимающие почти всю клетку и отодвигающие ядро на периферию (перстневидные клетки). В цитограммах имеется значительное число капилляров, вокруг которых располагаются мелкие клетки, иногда в виде частокола. Ближе к периферии клеточных скоплений лежат беспорядочно или пластами крупные светлые пенистые клетки. Сочетание капилляров с мелкими и светлыми пенистыми клетками можно считать типичным для аденом сальных желез. Иногда в препарате могут обнаруживаться единичные папиллярные структуры, состоящие из мелких однорядно расположенных клеток.
Цитограммы фибром (дерматофибром) кожи характеризуются вытянутыми и, реже, отростчатыми клетками, сходными с фибробластами и фиброцитами. Цитоплазма их обычно гомогенная, базофильная, без каких-либо включений, четко очерчена; ядра овальные и, реже, палочковидные, имеют равномерный хроматин, но окрашены неодинаково интенсивно. В светлых ядрах выявляются одиночные увеличенные ядрышки. Клетки располагаются в виде плотных пучков, иногда переплетающихся в различных направлениях, и разрозненно (рис. 217, а). Как правило, обнаруживаются тяжи плотного грубого межуточного вещества (по-видимому, коллагена) и капилляры.
Цитограммы фибромы содержат также значительное число гистиоцитарных элементов. Могут присутствовать гигантские многоядерные клетки типа клеток инородных тел.
Цитологический дифференциальный диагноз гистиоцитомы нередко вызывает большие трудности, так как возникает необходимость исключить продуктивный воспалительный процесс. В пользу дерматофибромы указывает наличие коллагена, окрашивающегося в насыщенные бордовые тона, и присутствие в препарате фибробластов и фиброцитов.
Кожные гемангиомы. Вне зависимости от клинических типов гемангиом (огненный невус, сосудистый невус, кавернозная ангиома) микроскопические картины характеризуются постоянным содержанием капилляров и эндотелиальных клеток.
При огненном невусе фон препарата составляют элементы крови, среди которых располагаются капилляры, иногда почкующиеся и переплетающиеся. Встречается также небольшое число светлых эндотелиальных клеток среднего размера, расположенных разрозненно и небольшими группами (по 3-4 клетки).
При сосудистом невусе обильный клеточный состав представлен пролиферирующими эндотелиальными клетками. Они среднего и крупного размера, окрашены в светлые тона, но есть небольшое число интенсивно окрашенных клеток. Ядра круглые, крупные, светлые, насыщены хроматином, как правило, содержат единичные увеличенные ядрышки. Пролиферирующие эндотелиальные клетки располагаются группами, тканевыми клочками и разрозненно, часто вокруг капилляров в виде муфт.
При кавернозной ангиоме фон препарата составляют измененные и неизмененные эритроциты, фагоциты с включениями гемосидерина, ксантомные клетки и гистиоциты. Имеются также капилляры и вытянутые клетки эндотелия, иногда с укрупненными ядрами, содержащими единичные увеличенные ядрышки. В некоторых случаях возникает необходимость дифференцировать кавернозную ангиому с гистиоцитомой. В пользу кавернозной ангиомы может свидетельствовать наличие в цитограмме измененной крови, вытянутых эндотелиальных клеток и макрофагов с гемосидерином.
Невоксантоэндотелиома (ангиофиброматоз по Глазунову, молодая гистиоцитома по Леверу). Клеточный состав цитограмм при ангиофиброматозе (сидеротическая форма) разнообразен. Преобладают вытянутые клетки среднего и, реже, крупного размера в виде скоплений и пучков с завихрениями. Эти клетки сходны с фибробластами и эндотелием, но часто содержат пигмент. Кроме них, присутствуют в препаратах пигментсодержа-щие клетки округлой, отростчатой, вытянутой и овальной формы, а также ксантомные, гистиоцитарные элементы, эндотелий, гигантские многоядерные клетки и капилляры. Пигмент в виде различной величины глыбок зеленовато-черноватого цвета содержится в клетках в разных количествах. Иногда он заполняет всю клетку, которая принимает вид темного зернистого шара, иногда в виде пылевидных зерен равномерно распределяется в цитоплазме и придает ей аспидно-серый цвет и негомогенное строение. Ядра клеток обычно среднего и мелкого размера, округлой формы, гиперхромные, с глыбчатым хроматином, иногда с неровными контурами и увеличенным ядрышком. Пигмент в клетках при невоксантоэн-дотелиоме в отличие от меланина окрашен неоднотонно. Можно проследить переходы от золотисто-зеленоватого до зеленовато-черного цвета. Использование ДОПА-реакции помогает дифференциальной диагностике (она оказывается отрицательной в клетках невоксантоэндотелиомы).
Ксантомные клетки такие же, как при гистиоцитоме кожи и липогранулеме молочной железы. В препарате они обычно располагаются разрозненно, иногда обширными полями; тесно прилегая и сдавливая друг друга, они образуют структуры, напоминающие соты.
Эндотелиальные клетки на общем фоне препарата выделяются светлой окраской, нежной структурой ядер и гомогенностью цитоплазмы, в которой нередко обнаруживаются мелкие оксифильные гранулы. Преобладают овальные и слегка вытянутые клетки, которые, приспосабливаясь по форме друг к другу, образуют плотные скопления.
Гигантские многоядерные клетки (клетки Тутона) при невоксантоэндотелиоме имеют своеобразный вид. Цитоплазма их вакуолизированная, форма клеток округлая, часто причудливая за счет массивных отростков цитоплазмы („шлейфов»). Ядра гиперхромные, различные по величине, с грубым строением хроматина и часто с бухтообразными вдавлениями. Обычно они располагаются плотным скоплением, нагромождаясь друг на друга в центре клетки и могут восприниматься как одно большое ядро.
Количество описанных клеток в препаратах неодинаково. Преобладают пигментсодержащие и ксантомные, тогда как гигантские клетки Тутона обнаруживаются в виде единичных экземпляров. Цитологический диагноз невоксантоэндотелиомы не представляет затруднений при наличии в препаратах всех описанных клеточных форм. В остальных случаях возникает необходимость проводить дифференцированный диагноз с воспалительным процессом, сопровождающимся гистиоцитарной реакцией, с пигментным невусом и даже меланомой. Пестрый клеточный состав с преобладанием в препаратах клеток типа фибробластов и эндотелиальных элементов, содержащих гемосидерин, присутствие ксантомных клеток, макрофагов и отрицательная ДОПА-реакция несовместимы с диагнозом пигментного невуса и меланомы. Клетки Тутона в свою очередь не характерны для воспалительного процесса. Если не удается провести дифференциальный цитологический диагноз, следует указать в предположительной форме на возможность любого из упомянутых патологических процессов.
Пигментные невусы . Клеточный состав представлен пигментсодержащими клетками двух видов: эпителиальноподобными клетками округлой, кубической или слегка полигональной формы, мелкого, среднего, реже крупного размера и клетками вытянутой, веретенообразной и отростчатой формы, сходными с элементами шванновской оболочки.
Указанные клетки при пигментных невусах нередко присутствуют вместе, но в различных соотношениях. Иногда обнаруживаются элементы эндотелия.
Эпителиальноподобные округлые клетки имеют четкие контуры, содержат разное количество меланина, располагаются разрозненно и скоплениями, нередко напоминают макрофаги и не обнаруживают интимной связи друг с другом. В клетках с малым количеством пигмента просматриваются овальные или округлые ядра небольшого размера, интенсивно окрашенные, расположенные центрально. Ядрышки видны не во всех ядрах, обычно они мелкие. Цитоплазма клеток как бы запыленная, серовато-синеватая. Гранулы пигмента аспидно-серого и черного цвета, различных размеров и распределены в цитоплазме относительно равномерно. В единичных клетках видны фигуры амитотического деления.
Клетки, сходные с элементами шванновской оболочки, полиморфные, вытянутые и отростчатые, относительно небольшого размера. Цитоплазма их необильная, гомогенная, окрашена базофильно, в отростках клеток иногда разволокненная (фибриллярная). Пигмент выявляется всегда, но количество его, размеры и расположение гранул в разных клетках различные. Наиболее часто пигмент сосредоточен в околоядерной зоне, в других клетках гранулы пигмента равномерно распределены по всей цитоплазме, а иногда выявляются лишь в отростках клеток, которые выглядят утолщенными. Ядра округлые и овальные, содержат мелкозернистый хроматин, который иногда как бы уплотняется по периферии ядра, что придает ему пузырьковидный вид. Характерно расположение клеток в виде пучковых и палисадообразных структур. Подобные образования и морфологические особенности клеток могут придавать цитограммам невусов сходство с цитограммами неврином. Критерием дифференциальной диагностики служат обязательное присутствие в клетках меланина при невусах и сочетание всех описанных клеточных форм в одном и том же препарате.
Особые трудности возникают при дифференциальной цитологической диагностике пигментных невусов и злокачественных меланом с нерезко выраженной анаплазией клеток (невусоподобный тип меланом). В пользу меланомы свидетельствуют гипертрофия и неправильная форма ядрышек даже при незначительном полиморфизме ядер, присутствие клеток с нарушенным ядерно-цитоплазматическим отношением за счет увеличения размеров ядер, а также выявление хотя бы единичных клеток с выраженными критериями злокачественности.
Эпидермальные дермоидные кисты и атеромы. Цитограммы эпидермальных кист кожи характеризуются плоскоэпителиальными клетками, сходными с шиловидными и зернистыми клетками эпидермиса; встречаются также чешуйки плоского эпителия и бесструктурные массы. Обычно весь препарат покрывают серовато-синеватые бесструктурные массы, среди которых клетки располагаются разрозненно, местами образуют однослойные пласты. Чешуйки попадаются в небольшом числе в виде кучек и сливаются иногда с бесструктурными массами. При воспалении в мазках появляются гистиоциты, полибласты, фибробласты, фиброциты, плазматические клетки, нейтрофильные лейкоциты, лимфоциты и гигантские клетки инородных тел.
Аналогичный клеточный состав может иметь место при дермоидных кистах и атеромах (ретенционных кистах сальных желез). Однако для дермоидной кисты характерно присутствие жира, кристаллов жирных кислот и роговых масс; иногда при этом могут обнаруживаться в небольшом числе мелкие мономорфные клетки железистого эпителия. При атеромах на фоне описанных выше картин появляются кристаллы холестерина.
Вражеская авиация

Примеры использования РТМ-диагностики в
маммологии
(обследования проводились на микроволновом маммографе РТМ-01-РЭС).
1.Пациентка К., 58 лет.
Маммография
: фиброзно-кистозная мастопатия
фиброзного характера. Рубцовые изменения.
Клиника
: обе железы с явлениями диффузной кистозной мастопатии.
Послеоперационный рубец местами уплотнен. Узловые образования не определяются.
Регионарные лимфатические узлы не увеличены.
РТМ – заключение
: термограмма характерна для заболевания
левой молочной железы в верхнем внутреннем квадранте.
Диагностическая пункция – эритроциты, капли жира.
Поле внутренних температур пациентки
К., 58 лет
Заключение онколога
: диффузная фиброзно-кистозная
мастопатия.
Учитывая заключение РТМ-диагностики, пациентке было назначено контрольное обследование
через 3 месяца.
Спустя 4 месяца.
РТМ – заключение
: термограмма характерна
для заболевания левой молочной железы в верхнем внутреннем квадранте.
Клиника
: левая молочная железа рубцово – изменена. Под ареолой
узловое образование плотноэластической консистенции до 1 см в диаметре с довольно
четкими контурами. Регионарные лимфатические узлы не увеличены.
Заключение онколога
: узловая фиброзно-кистозная мастопатия,
подозрение на рак.
Диагностическая пункция
: бесструктурные массы, единичные лейкоциты.
Маммография
: фиброзно-кистозная мастопатия, слева появление
узлового образования до 1,5 см в диаметре, в месте фиброза, с ободком просветления.
Диагностическая пункция
: цитограмма рака.
Окончательное заключение онколога: рак левой молочной железы.
2. Пациентка К., 53 года.
Маммография
: выраженная диффузная фиброзно-кистозная
мастопатия, неравномерное рассасывание ткани.
Клинический осмотр
: участок локального фиброза в верхних отделах
левой молочной железы.
Диагностическая пункция
: эритроциты, капли жира.
Заключение
: фиброзно-кистозная мастопатия.
РТМ – заключение
: термограмма характерна для заболевания левой
молочной железы на границе верхних квадрантов.

Поле внутренних температур пациентки К., 53 года.
Спустя 4 месяца
Клиника
: в левой молочной железе на границе верхних квадрантов
определяется участок тестоватой консистенции с ободком просветления.
Заключение:
узловая фиброзно-кистозная мастопатия, подозрение
на рак левой молочной железы.
Маммография
: на фиброзном фоне определяется участок узловой
мастопатии местами с тяжистым контуром, размером до 2,5 см в диаметре.
Заключение: подозрение на рак левой молочной железы.
Диагностическая пункция
: капли жира.
В городской больнице № 60 пациентке была произведена секторальная
резекция левой молочной железы со срочным гистологическим исследованием.
Результаты гистологического исследования
: инфильтративный
дольковый рак, в одном лимфатическом узле метастазы рака.
Послеоперационное заключение онколога
: рак левой молочной
железы IIб стадии.
Произведена мастэктомия по Пейти слева.
3. Пациентка Л., 33 лет.
Клиника
:
послеоперационный рубец
справа. В молочных железах явление умеренно выраженной дольчатости, тяжистости,
узловые образования не определяются. Заключение
: фиброзно-кистозная
мастопатия.
РТМ-диагностика
: Термограмма характерна для заболевания левой
молочной
железы на границе нижних квадрантов.

Температурное поле пациентки Л., 33 лет
Спустя 1год и 8 месяцев.
Маммография
: Умеренно выраженная диффузная фиброзно-кистозная
мастопатия с мелкокистозным компонентом слева.
Клиника
: фиброзно-кистозной мастопатия, слева молозивные выделения
с примесью сукровицы.
Диагностическая пункция
: капли жира
Спустя еще 7 месяцев.
Клиника
: выделения слева серозные. В молочных железах явление
фиброзно-кистозной мастопатии.
Спустя еще 8 месяцев.
Клиника
: фиброзно-кистозная мастопатия с наличием узлового
образования слева в нижнем квадранте у ареолы. Киста?
Маммография
: остатки железистого треугольника, узловое образование
слева размером до 2 см в диаметре, типа кисты.
Диагностическая пункция
: цитологическая картина рака, возможно
слизистого.
Окончательный диагноз: рак левой молочной железы T2N0M0 II стадия.
4. Пациентка Л., 59 лет.
Маммография
Клиника
: Диффузная фиброзно-кистозная мастопатия.
РТМ – заключение
: Термограмма характерна для заболевания правой
молочной железы в хвостовом отделе.
 
|
Поле внутренних температур и термограмма пациентки Л., 59 лет
.
По результату РТМ-диагностики была произведена
диагностическая пункция.
Результат: цитограмма рака
.
5. Пациентка Б., 57 лет.
Клиника
: В левой молочной железе на границе
нижних квадрантов определяется узловое образование размером 14 мм с четкими
границами (УЗИ). При диагностической пункции получено густое содержимое.
Маммография
: Фиброзно-кистозная мастопатия. Узловое образование
на границе нижних квадрантов типа кисты.
Цитологическое исследование
: Капли жира, эритроциты.
РТМ-диагностика
: Термограмма характерна для заболевания
левой молочной железы на границе нижних квадрантов.

Поле внутренних температур и термограмма пациентки
Б., 57 лет.

Температурное поле кожи и совмещенная термограмма пациентки Б., 57 лет.
Гистологическое исследование: Инфильтрующий внутрипротоковый рак.
6. Пациентка П., 58 лет.
Маммография
: на границе наружных квадрантов
левой молочной железы определяется узловое образование неправильной формы,
размером около 3,5 см в диаметре. Структура молочной железы диффузно изменена.
Кожа, ареола утолщены.
Заключение
: отечная форма рака левой молочной железы.
Клиника
: жалобы на болезненное образование в левой молочной
железе, которое пациентка заметила 2 дня назад, поднялась температура до
38?С. Объективно – левая молочная железа резко гиперемирована, отечна, сосок
втянут. На границе наружных квадрантов пальпируется больших размеров инфильтрат,
болезненность при пальпации. В левой аксилярной области пальпируется увеличенный
лимфатический узел.
Заключение
: острый мастит.
РТМ – заключение
: термограмма характерна для заболевания
левой молочной железы.
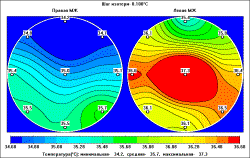
Поле внутренних температур пациентки П., 58 лет (до
лечения)
Спустя 5 месяцев
пациентка была вызвана
для контрольного РТМ-обследования
РТМ – заключение
: термограмма характерна для заболевания
левой молочной железы в нижнем наружном квадранте.

Поле внутренних температур пациентки П., 58 лет (после лечения).
Клинически у пациентки наблюдалась положительная динамика
при лечении острого мастита, однако очаг повышенной температуры в нижнем
наружном квадрате левой молочной железы не исчезал.
Спустя неделю пациентка обратилась к врачу из-за сильной боли в молочной железе,
а вскоре ее прооперировали по поводу рецидивирующего мастита.
При плановом гистологическом исследовании выявлен внутрипротоковый
рак
молочной железы
7. Пациентка Б., 45 лет.
Клиника
: на фоне фиброзно-кистозной мастопатии
на границе верхних квадрантов левой молочной железы нечетко пальпируется
уплотнение в виде грубой деформации тканей, с кожей не спаянное.
Маммография
: На границе верхних квадрантов левой молочной
железы определяется узловое образование неправильной формы
размером 1,5 х 0.7 см с тяжистыми контурами.
Заключение
: подозрение на рак левой молочной железы.
Диагностическая пункция
: бесструктурные массы, капли жира
Пересмотр рентгенограммы
: данных за рак нет.
РТМ-диагностика
: термограмма характерна для заболевания левой
МЖ на границе верхних квадрантов ближе к верхнему наружному квадранту.

Температурное поле и термограмма пациентки Б., 45 лет.
Пациентке была выполнена секторальная резекция левой молочной
железы.
Диагноз установлен после планового гистологического исследования
:
инвазивный протокововый рак, 0.9 см в диаметре, ни в одном из 11 лимфатических
узлов метастазы рака не обнаружены.
8. Пациентка Б., 50 лет.
Клиника
: в верхнем наружном квадранте
левой молочной железы определяется железистый компонент со склонностью
к узлообразованию
Маммография
: диффузная фиброзно-кистозная мастопатия более
выраженная в наружных отделах левой молочной железы.
РТМ-диагностика
: термограмма характерна для заболевания
левой молочной железы.

Температурное поле и термограмма пациентки Б., 50 лет.
Диагностическая пункция
: среди эритроцитов
деструктивно измененные клетки с предраковой пролиферацией.
Пересмотр маммографических снимков
(сделанных 4 месяца до
этого): участок узловой мастопатии в верхнем наружном квадранте левой молочной
железы размером до 1,5см в диаметре, во внутреннем квадранте левой молочной
железы определяется гиперплазированная доля.
Пациентке была выполнена радикальная мастэктомия по Пейти по поводу
рака левой молочной железы.
9. Пациентка Т., 61 лет.
Первое РТМ обследование было проведено после лечения острого
мастита
РТМ-диагностика
: термограмма характерна для заболевания
левой молочной железы с очагом в верхнем наружном квадранте.

Клиника
: После проведенной терапии отечность
и гиперемия левой молочной железы исчезла. Сохраняется участок локального
фиброза.
Заключение
: Остаточные признаки левостороннего мастита. Подозрение
на рак левой молочной железы.
Диагностическая пункция
: капли жира, эритроциты.
Спустя 3 месяца
Маммография
: Без существенной динамики. В левой молочной железе
в верхнем наружном квадранте участок фиброза прежних размеров с разнокалиберными
кальцинатами.
Клиника
: Явлений воспаления и отечности нет. Сосок в левой
молочной железе втянут (всегда). Уплотнения и узловые образования не определяются.
РТМ-диагностика
: группа риска, позитивная динамика, требуется
повторное РТМ-обследование.

Температурное поле и термограмма пациентки Т., 61 лет.
Спустя еще 6 месяцев.
Спустя еще 6 месяцев.
Клиника
: Жалоб нет. Признаков воспаления и отечности
нет. Ограниченный фиброз в левой молочной железе. Подозрение на рак левой
молочной железы.
Маммография
: На фоне инволютивных изменений в левой молочной
железе в верхнем наружном квадранте определяется участок перестройки структуры
ткани размером до 1,0 см. с тяжистыми контурами, малой интенсивности.
Заключение
: Подозрение на рак левой молочной железы.
РТМ-диагностика
: Термограмма характерна для заболевания левой
молочной железы.

Температурное поле и термограмма пациентки Т., 61 лет.
Спустя еще 1 месяц
Клиника
: После нормализации вновь отмечается гиперемия,
отечность наружных отделов левой молочной железы. Заключение
:
острый левосторонний мастит, подозрение на рак левой молочной железы.
С диагнозом подозрение на рак левой молочной железы (без цитологической верификации)
рекомендована госпитализация.
В хирургическом отделении пациентке была произведена радикальная мастэктомия
левой молочной железы по Пейти и затем проведена лучевая терапия.
10. Пациентка С., 40 лет.
Маммография
: умеренно выраженная фиброзно-кистозная
мастопатия. В правой молочной железе в нижнем наружном квадранте определяется
узловое образование неправильной формы с тяжистыми контурами, средней
интенсивности, размером до 1,5 см в диаметре.
Заключение
Клиника
: молочные железы без особенностей. Выделений нет.
В правой молочной железе в нижнем наружном квадранте пальпируется округлое
подвижное плотное образование диаметром 1,5 см. Других уплотнений и узловых
образований не определяется.
Заключение
: подозрение на рак правой молочной железы.
Диагностическая пункция
: капли жира.
: эритроциты, капли жира.
РТМ - диагностика
: Термограмма характерна для заболевания
правой молочной железы.
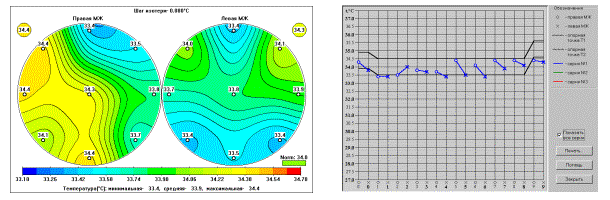
Температурное поле и термограмма пациентки С., 40 лет.
Учитывая клиническую картину, данные маммографии
и РТМ – рекомендована госпитализация с диагнозом: подозрение на рак
правой молочной железы.
Пациентке была произведена секторальная резекция правой молочной железы со срочным
гистологическим исследованием – узловая фиброзно-кистозная мастопатия.
Плановое гистологическое исследование
: медуллярный рак молочной
железы, диаметр опухолевого узла 1,7 *1,2*1,2 см.
Окончательный диагноз – рак правой молочной железы T 1 N 0 M 0 1 стадия.
11. Пациентка П., 51 лет.
Представляет интерес история болезни больной, перенесшей
радикальную секторальную резекцию и лучевую послеоперационную терапию.
В результате у пациентки образовались грубые рубцы. Через 2 года после
проведенного лечения больная была обследована в филиале ММД. Клинически
и рентгенологически получены сомнительные данные, не позволившие определенно
высказаться в отношении рецидива рака в рубце.
Данные РТМ выявили четкую гипертермию в локальной точке рубца. Последующее пункционное
исследование подтвердило наличие рецидива рака в рубце.

Температурное поле кожи и совмещенная термограмма пациентки П,51 лет.
Клиника:
в наружных отделах правой молочной
железы пальпируется участок локального фиброза. Отек правой руки после
плавания- лимфостаз
Маммография:
в верхнем наружном квадранте правой молочной
железы определяется участок локального фиброза с нечеткими контурами размером
около 1,5см. Отрицательная динамика.
Заключение
: подозрение на рак правой молочной железы.
РТМ – обследование:
термограмма характерна для заболевания
правой молочной железы у ареолы. Появление термоасимметрии по ИК датчику на
границе наружных квадрантов у ареолы в правой молочной железе.
Диагностическая пункция:
цитограмма рака
Гистологическое заключение: в зоне послеоперационного рубца подкожно
определяется узелок диаметром 0,4 см - рецидив инфильтрирующего протокового
рака.
12. Пациентка К., 54 лет.
Январь 98г
.- Маммография
: фиброзно-жировая
инволюция с участками фиброза.
Клиника
: жалобы на уплотнение справа. Справа на грудной
стенке липома.
Диагностическая пункция
: капли жира.

РТМ - диагностика
: группа риска. Наблюдается повышение
внутренних температур по обеим молочным железам, больше слева. Требуется повторное
РТМ - обследование.
Февраль 98г
.- РТМ - диагностика
: термограмма
характерна для заболевания левой молочной железы.

Температурное поле и термограмма пациентки К., 54 лет.
Повторная диагностическая пункция
: капли
жира.
Декабрь 98г.
- Жалоб нет.
Диагностическая пункция:
капли жира.
Октябрь 99г.
: диагностическая пункция
: капли
жира.
2001г.
- Маммография:
фиброзно-жировая инволюция.
Клиника:
в молочных железах на фоне явлений жировой инволюции
узловые образования не определяются. Справа, по средне - подмышечной линии
пальпируется образование плотной консистенции диаметром около 3 см, типа
фибролипомы. В многочисленных диагностических пункциях атипичных клеток не
выявлено. Рекомендовано хирургическое лечение.
2003г.
Жалоб нет. В 2002г - резекция узла на левой доле
щитовидной железы.
Маммография:
Слева, в верхнем наружном квадранте определяется
узловое образование неправильной формы с нечеткими контурами размером около
1,5см. Подозрение на рак левой молочной железы.
УЗИ:
Слева в верхнем наружном квадранте визуализируется
участок 0,9*1,05 см неоднородной структуры без четких контуров с разрывом
связок Купера. Подозрение на рак левой молочной железы.
Клиника:
Слева в верхнем наружном квадранте пальпируется
уплотнение до 1см.
Диагностическая пункция
: цитограмма рака.
РТМ-диагностика:
термограмма характерна для заболевания левой
молочной железы в верхнем наружном квадранте на периферии.


Температурное поле и термограмма пациентки К., 54 лет, спустя 4года 6 месяцев.
Окончательный диагноз – рак левой молочной железы T 1 N 0 M 0 1 стадия.
Ирина спрашивает:
48 лет. Фиброзно-кистозная мастопатия. Цитологическое исследование6 в препаратах обильные бесструктурные глыбчатые массы, чешуйки покровного эпителия. Заключение: морфологические признаки сецернирующей молочной железы. Манипуляция производилась жестко и болезненно,хотя до исследования не было причин для беспокойства. Впоследствии длительное время чувствительность соска. УЗИ: молочные железы представлены желизистой и небол. кол-вом жировой ткани. Соединительнотканные структуры повышенной эхогенности. Млечные протоки расширены справа до 4 мм, слева до 3 мм. Оч.образ. не опр-ся.Лимф.узлы подмыш. не просматриваются. (УЗИ выполнялось за 4 дн. до месяч.). Прошла обследование: УЗИ щитовидной - норма.Гинекология- миома матки(интерстиц. миоматозные узлы Д от 8 до 20 мм, аваскулярн.; ВМК-Мирена). Анализ крови на гормоны: андростендион, ТТГ, ФСГ, эстрадиол, пролактин с макропролактином норма. Сомнения и разночтения: на 4 день месячных - прогестерон ‹ 0.64 при норме 1.0-3.6, хотя читаю в др. источниках до овуляции норма 0.32-2.23, в которую я попадаю; тестестерон общий ‹ 0.69 при норме 0.2-2.8, разве я не попадаю в эти пределы, врач утверждает, что пониженный. Маммография - признаки ФКМ. Курс лечения: Аевит - 2 мес., Эстровэл - 3 мес, Вобэнзим - 1 мес, мазь "Прожестожель" - 3 мес. Ответьте, пожалуйста на вопросы: 1.Мое общее состояние по показателям? . 2.Прокомментируйте все же гормоны на прогестерон и тестостерон. 3.Сецернирующие молочные железы -относительно моего описания. Что это, самопроизвольных выделений нет. 4. Согласны ли вы с назначенным лечением. Не умоляя достоинств врача ДЦ в связи с тем, что многое не объяснялось и возникают вопросы. Спасибо.
1. К сожалению, без личного осмотра, нельзя оценить состояние пациента, даже имея на руках результаты пройденного обследования.
2. Для правильной интерпретации анализов, помимо лабораторных норм, необходимо знать единицы измерения, в которых проводилось обследования. Различные лаборатории могут определять уровень одних и тех же гормонов в крови с помощью различных диагностических систем и пользуясь при этом совершенно разными единицами измерения. Именно поэтому, кроме цифр, показывающих уровень гормона в крови, необходимо указание единиц измерения, в которых этот уровень определялся, например г/л, МКме/мл и так далее.
3. Диагноз "сецернирующие молочные железы" в данной ситуации, выставлен на основании цитологического обследования. На ранних стадиях этого патологического состояния, выделения из соска отсутствуют, однако, секрет можно обнаружить в протоках долек молочной железы.
4. Назначенная схема лечения полностью соответствует выставленному диагнозу.
Подробнее о мастопатии, причинах ее возникновения, методах диагностики и лечения этого заболевания, Вы можете прочитать в нашем тематическом разделе с одноименным названием: Мастопатия .
Ирина комментирует:
Спасибо за ответ. Для уточнения: в моем случае единицы измерения уровня гормона в крови - nmol/L. На 4 день месячных - прогестерон ‹ 0.64 при норме 1.0-3.6, а тестостерон общий ‹ 0.69 при норме 0.2-2.8. И мне говорят,что тестостерон занижен. Не понятно. Спасибо
В предоставленных Вами результатах, уровень прогестерона в крови соответствует норме, а уровень тестостерона несколько снижен (нормой для взрослых женщин является уровень тестостерона выше 0,73 нмоль/л).
Арина спрашивает:
Здравствуйте.мы с мужем пробуем забеременить,но пока не получается.сдала кровь на прогестерон на 24 д.ц. менее 0,64.что это значит?мне 24 года.Анализ спермограммы у мужа следующий:агглютинация,тестоспермия, астеноспермия,олигоспермия.как можно улучшить качество спермы.жду ответа.заранее спасибо.
Пожалуйста, уточните единицы измерения, в которых проводилось определение уровня прогестерона в Вашей крови. Подробнее о влиянии прогестерона на менструальный цикл и о колебании его уровня в крови на протяжении всего менструального цикла, Вы можете прочитать в нашем одноименном разделе: Прогестерон . С этой информацией, можно будет правильно интерпретировать результаты обследования. Для правильной оценки результатов спермограммы, необходима полная информация о составе спермы (не только заключение). Подробнее о трактовке результатов спермограммы, Вы можете прочитать в нашем тематическом разделе с одноименным названием: Спермограмма . Подробнее о возможных причинах возникновения бесплодия (как мужского, так и женского), о заболеваниях, которые сопровождаются проблемами с зачатием, их клинических проявлениях, методах диагностики и лечения этих заболеваний, Вы можете прочитать в нашем тематическом разделе с одноименным названием: Бесплодие .
Марина спрашивает:
В свое время мне делали 2 раза операции по удалению образовавшихся уплотнений в молочных железах. Сейчас мне 52 года. Сдавала анализ "Биопсия молочной железы, отделяемре соска". Результаты следующие:
МИКРОСКОПИЧЕСКОЕ ОПИСАНИЕ: Правая молочная железа: в препарате обильные бесструктурные глыбчатые массы, единичные клетки типа молозивных телец, единичные измененные эритроциты. Левая молочная железа: в препарате обильные бесструктурные глыбчатые массы, единичные клетки типа молозивных телец, чешуйки покровного эпителия.
ЗАКЛЮЧЕНИЕ: Правая молочная железа: Морфологические признаки сецернирующей молочной железы. Морфологические признаки эритроцитов. Левая молочная железа: Морфологические признаки сецернирующей молочной железы.
РЕКОМЕНДАЦИИ: Контроль в динамике.
Скажите, пожалуйста, как понимать эти результаты? Что обозначают все эти термины? Результаты анализов привела дословно в полном объеме. Заранее спасибо!
Диагноз "сецернирующие молочные железы" в данной ситуации, выставлен на основании цитологического обследования. На ранних стадиях этого патологического состояния, выделения из соска отсутствуют, однако, секрет можно обнаружить в протоках долек молочной железы. В данном случае, рекомендуется находиться на учете у врача маммолога и строго соблюдать все рекомендации, для предупреждения развития онко-патологии молочной железы. Подробнее о заболеваниях молочных желез читайте в цикле статей перейдя по ссылке:
На сегодняшний день самой распространённой проблемой на пути к женскому здоровью считаются изменения, затрагивающие эпителий молочной железы. Начиная с подросткового возраста, когда происходит резкое увеличение молочной железы совместно с развитием выраженного соска и заканчивая наступлением менопаузы, для чего характерно уменьшение размеров и протоков. Соответственно изменяется и ткань молочной железы.
Влияние возраста на эпителий
В нормальном состоянии тканевая составляющая молочных желез, за счёт которой становится осуществимой репродуктивная функция, представляет собой сочетание стромальной (жировая и фиброзная соединительная ткань) и эпителиальной ткани. В качестве эпителия выступают ветвящиеся протоки, непосредственно связанные с соском и дольками, образующиеся каждая в определённом возрасте. Многослойный плоский эпителий приходится на область соска, в частности выводные протоки.
Когда только девочка рождается, эпителий состоит из небольшого числа так называемых рудиментарных потоков, расположенные глубже соска и ареолы. Далее препубертатный период характеризуется медленным ростом этих протоков, при этом они ветвятся, а стромальный компонент, в свою очередь, увеличивается. Для постпубертатного периода свойственно увеличение в объёме железы.
По окончании периода вынашивания малыша железистый компонент достигает таких размеров, при которых молочная железа вся обрастает железистой тканью. По окончании кормления железистая ткань атрофируется и на первый план выходит строма. При менопаузе также атрофируются железистые компоненты, сопровождаясь уменьшением количества долек, а иногда полного их исчезновения. Всё вышеописанное принято считать адекватными изменениями желез относительно их функциональности и структуры.
Влияние гиперплазии
Изменения эпителия молочных желез может быть тесно связано с различными заболеваниями, имеющимися у женщины. Таким довольно распространённым заболеванием считается гиперплазия, происходящая в тканях груди. С целью выявления максимального числа симптомов должна быть проведена диагностика эпителия, что в итоге поможет зафиксировать разновидность данной болезни. Стоит уяснить, что для профилактики заболевания необходимо периодически посещать таких врачей как гинеколог и маммолог.

Существуют следующие виды и гиперплазии:
Узловая – проявляется выделениями в виде крови, слизи и молока;
кистозная – являет затвердевшие узлы, которые можно без труда нащупать, к тому же они неподвижны;
фиброзная гиперплазия эпителия молочной железы – выделяется присутствием в молочной железе кисты, вызывающей при ощупывании сильные боли, а при нажатии на железу – они просто нестерпимы.
Любые обнаруженные новообразования должны явится поводом для обращения к квалифицированному специалисту. При типичном протекании болезни на ранней стадии, терапия оказывается наиболее эффективной, а когда имеется предраковое состояние, то прибегают к хирургическому вмешательству.
В большинстве случаев изменения в молочной железе доброкачественной направленности связаны с клеточной гиперплазией. В этом варианте врач должен рассматривать подобные изменения через призму вероятного развития злокачественных образований.
Разновидности доброкачественных изменений
Как научно было подтверждено, все доброкачественные перестройки разделяются на определённые группы, в зависимости от риска развития злокачественных образований. В первую группу относят непролиферативные процессы, которые включают следующие изменения:
- апокриновая метаплазия – процесс, влияющий на эпителий молочной железы, когда кубоидальные клетки переходят в цилиндрические;
- – включает доброкачественные эпителиальные и стромальные элементы, при этом опухоль чётко отграничивается от остальных тканей.
Вторая группа представлена пролиферативными процессами, проходящие без атипии и которые включают следующее:
- выраженная (умеренная) гиперплазия – заполненные эпителиальные клетки просвета протока и его дальнейшее расширение;
- внутрипротоковая папиллома, просвет которой обрамлён образованием, состоящий из сосочков, которые покрыты эпителиальными клетками в два слоя;
- склеродирующий аденоз – отображают сдавливающиеся и меняющие форму железы.
Третья группа включает следующие атипические гиперплазии:
- протоковая – имеет эпителиальный характер структуры, имеющая несколько признаков рака протокового характера;
- дольковая – вбирает разрастание клеток, которые выглядят небольшими и одинаковыми.
Исходя из этого, следует, что эпителиальная гиперплазия представляет собой риск перерождения эпителия в злокачественную форму, поэтому требуется своевременное и всестороннее обследование.
Гормональная составляющая эпителия
Нормальному развитию молочной железы способствуют такие гормоны как эстроген и прогестерон. За счёт эстрогенных рецепторов увеличиваются молочные протоки, вследствие чего формируется жировая прокладка груди. Наличие прогестероновых рецепторов способствует росту альвеол (вырабатывание молока), молочных долек и долей
Прогестерон, как известно, заставляет клетки делится, то есть выступать стимулятором, либо, наоборот, подавлять их. Тканевая составляющая молочной железы хорошо усваивает и прогестины (стероиды для стимуляции беременности), и прогестерон.
При нормальных молочных железах вне деления эпителиальные клетки не должны содержать ни прогестероновых, ни эстрогенных рецепторов. Вне лактации в нормальном состоянии эпителий напрямую зависит от периодических изменений гормонов, из-за чего он способен меняется в течение менструации.
Овуляторный цикл представляется комбинацией эстрогена и прогестерона, соответственно разрастание тканей молочной железы происходит именно в такие моменты.
Соответствующие изменения в молочных железах происходят также под действием следующих гормональных веществ:
- фактор эпидермального роста – активность прогестероновых рецепторов в ответ на повышающие эстрогены;
- пролактин;
- гормоны щитовидной железы;
- инсулин.
Таким образом, эпителиальные клетки в молочной железе в течение всей жизни женщины претерпевают изменения, главное выяснить с врачебной помощью какого они характера и вовремя предотвратить развитие заболевания.
Видео
Владельцы патента RU 2639804:
Изобретение относится к медицине, к гинекологии, конкретно к кистозным изменениям в тканях молочной железы, и предназначено для диагностики различных форм фиброзно-кистозной болезни ультразвуковым методом.
Молочная железа является гормонозависимым органом. Любые дисгормональные нарушения в организме приводят к изменению функции тканей. Увеличение и появление патологической секреции, не связанной с периодами беременности и лактации, может привести к появлению кистозных образований, а усиление пролиферативных процессов - к патологическим структурам. Любые изменения тканей молочной железы увеличивают риски к появлению онкологических процессов. Применяемые в клинической практике классификации патологических (кистозных) образований молочной железы не позволяют систематизировать и распределить группы по онкологическим рискам.
Согласно международной классификации онкологических болезней (Международная гистологическая классификация эпителиальных опухолей молочной железы (ВОЗ, 1981 г.) кистозные заболевания молочной железы рассматриваются как опухоли. Кистозное образование можно отнести к разделу V. Дисплазия молочной железы как фиброзно-кистозное заболевание и к разделу VI. Опухолеподобные процессы, к подразделу А. - эктазия протока. В обобщенном виде, основные источники возникновения кистозных образований молочной железы следующие: 1. киста, как результат гормональных нарушений с локализацией в дольковой системе; 2. киста из протоков, как последствия ограниченной дуктэктазии; 3. посттравматический лизис жировой ткани (масляные кисты); 4. скопление свободной жидкости на фоне отека и после травмы, 5. последствия лактостаза.
Известны следующие классификации кистозных образований молочной железы:
Классификация, предложенная А.З. Гусейновым, с разделением кист на 3 группы:
1. типичная (простая, не осложненная); 2. атипичная: хроническая киста, осложненная (отягощенная). 3. молочная киста (галактоцеле). (А.З. Гусейнов. Кистозные образования молочных желез // Клиническая медицина и фармакология, т. 4, №4, 2015 г.).
Классификация Н.И. Рожковой по маммографическому исследованию, согласно которой выявленную патологию распределяют в зависимости от преобладания компонентов железы (фиброзного; кистозного; железистого компонента и смешанные формы мастопатии; склерозирующий аденоз и узловые формы фиброзно-кистозной мастопатии (Рожкова Н.И., Власов П.В. Тактика комплексного обследования женщин с синдромом диффузных изменений в молочной железе // Методические рекомендации. 1985 г.)
Классификация BIRADS на основании лучевых методов диагностики, которая позволяет распределить пациентов по выявленной патологии и стандартизировать лечебно-диагностические алгоритмы (Rao A.A. et al. A Pictorial Review of Changes in the BI-RADS Fifth Edition // RadioGraphics. - 2016. т. 36, №.3, с. 623-639).
Классификация, основанная на ультразвуковом исследовании молочных желез, предложенная Заболотской Н.В., согласно которой кистозные образования распределены по следующим группам: типичные и атипичные кистозные образования, делятация протоков (Заболотская Н.В., Заболотский В.С. Комплексное ультразвуковое исследование молочных желез // SonoAceInternational (русская версия). 2000, т. 6, с. 86-9).
УЗИ классификация кистозных образований по Бергу (Berg W.A., Campassi С.I., Ioffe О.В. Cystic lesions of the breast: sonographic-pathologic correlation 1 // Radiology. - 2003. т. 227, №.1, с. 183-191), которая отражена в Таблице 1.
Эта классификация выбрана нами за прототип.
Задачей изобретения является разработка классификации кистозных образований молочной железы для определения оптимальной врачебной тактики и составления плана ведения больной.
Техническим результатом осуществления поставленной задачи является разработка критериев классификации кистозных образований молочной железы.
По результатам ультразвукового метода исследования кистозных образований молочной железы нами разработаны диагностические симптомы и предложена классификация кистозных образований молочной железы. Ранее, лечение выявленных узловых форм в молочной железе проводилось методом секторальных резекций, но в настоящее время в связи с возможностью более углубленной инструментальной диагностики мировым стандартом является проведение лечебно-диагностических тонкоигольных пункций и core биопсии под контролем УЗИ, для получения цитологического и гистологического материала для дальнейшего лабораторного его исследования .
Сущность предлагаемого способа заключается в разработке расширенной классификации кистозных образований молочной железы по результатам УЗИ с учетом риска озлокачествления и тактикой дообследования и ведения, которую мы назвали C-D классификация (cyst - duct). При проведении ультразвукового исследования, учитывают возраст пациентки, локализацию патологического процесса, размеры и форма образования, наличие капсулы и четких контуров образования, анализируют толщину перегородок и капсулы, наличие структурных изменений внутриполостного образования, или неоднородность внутренней структуры с кистозными включениями, в режиме ЦДК наличие кровотока. В зависимости от симптомов и данных анамнеза, кистозное образование молочной железы классифицируют согласно предложенной C-D классификации и выбирают тактику динамического наблюдения, консервативного лечения, тонкоигольной пункции, core биопсии и при необходимости оперативное лечение. C-D классификация позволяет определить необходимость проведения дальнейшего дообследования и распределить пациентов по группам дальнейшего диспансерного наблюдения и лечения.
C-D классификация кистозных образований молочной железы представлена в Таблице 2.



В маммологическом отделении ФГАУ «ННПЦЗД» МЗ РФ за 7 лет обследовано 22381 пациенток в возрасте от 8 до 72 лет. Осмотр состоял из: сбора анамнеза, жалоб, физикального осмотра молочных желез и ультразвукового исследования молочных желез (GELogiqBook ХР, Voluson 730, датчик 7,5 МГц), маммография проводилась в группе старше 35 лет (в соответствии с приказом №572N (на аппарате Siemensmammomatinspiration), из дополнительных методов диагностики использовались: тонкоигольная и толстоигольная биопсия, цитология и гистология полученного после пункции материала, биохимический и микробиологические методы исследования жидкостного содержимого кист, при необходимости МРТ с контрастом (GE Signa 1.5Т). По результатам ультразвукового исследования кистозные образования молочной железы выявлены в группе от 8 до 17 лет: 741 пациентка из общего числа обследованных детей и подростков 6126 (12.1%). В группе с 18 до 72 лет кистозные изменения выявлены у 7965 пациенток (49%) из общего числа осмотренных 16255. Из группы с кистозными включениями детей и подростков (8-17 лет) тонкоигольная пункция проведена у 608 пациентки детской группы (82% от выявленных кистозных образований n-741). В группе 18-72 года тонкоигольная пункция проведена у 1680 женщин, что составило 21,1% из выявленных кистозных изменений от общего числа женщин с кистами n-7965. По литературным данным ФКМ у пациенток старше 18 лет встречается у 50-60%. Чаще это возрастной период 30-50 лет, и значительно реже выявляются у женщин в постменопаузальном периоде. Детский и подростковый период связан с гормональной перестройкой. Это обуславливает повышения секреторной активности и несоответствие резорбционной активности эпителия, что приводит к образованию кистозных расширений протоков под сосково-ареолярным комплексом. При физикальном осмотре подростков кистозные образования выявляются 3,1%, тогда как при добавлении ультразвукового исследования выявляемость анэхогенных образований доходит до 12,1%-19,3% в зависимости от возрастной группы подростков.
Согласно предложенной C-D классификации, к редко встречаемым формам кистозных образований, выявленных при ультразвуковом исследовании, относят апокриновые кисты - тип С1. Особенностей при УЗИ данный тип кист не имеет, однако при проведении тонкоигольной биопсии характерно получение абсолютно бесцветной, прозрачной жидкости. При проведении биохимического исследования характерно выявление обратного соотношения Na и K - 3:1. При кистах из железистого эпителия соотношения Na и K - 1:3. Учитывая высокую онкологическую настороженность, при выявлении апокриновой кисты рекомендуется проведение МРТ исследования с контрастом. Также в категории кист С1 при дообследовании могут быть выявлены инфицированные кисты, серомы, галактоцеле, масленные кисты. При кистозных образованиях типа С2 особое внимание следует уделять единичному кластерному включению в молочной железе слабого наполнения с единичными гиперэхогенными включениями. Требуется проведение маммографического исследования и при совпадении локализации с участком микрокальцинатов - обязательное тонкоигольная и/или core биопсия. Данные проявления могут быть обусловлены некрозом альвеолярных структур и экссудативным отеком ткани. В кистозных образованиях типа С3, как и в С1, могут встречаться инфицированные кисты, серомы, галактоцеле, масленные кисты. Кисты типа С4 с плотным вязким содержимым. Типичные, организовавшиеся кисты этого типа имеют густое зеленоватое содержимое, а при проведении цитологии обнаруживают бесструктурные массы, могут встречаться инфизированные, кисты, шоколадные кисты, гелеомы, олегогранулемы. При обнаружении кист, классифицированных как тип С5, обязательно проведение core биопсии под контролем УЗИ, для исключения злокачественных разрастаний. Уплотнение капсулы кисты, или внутрикистозное включение может быть обусловлено также воспалительным процессом или высоко белковым содержимым жидкости и отложением «осадка». Тип кисты С6 требует обязательной цитологической или гистологической верификации с фиброаденомой, узловой ФКМ, аденомой, абсцессом. Группы С5 и С6 имеют высокий риск онкологической настороженности по данным Берга до 35% ( С.J. et al. Breast US in Children and Adolescents 1 // Radiographics. - 2000. - T. 20. - №.6. - C. 1605-1612). Кистозные образования типа D1 являются физиологическим процессом в период беременности и лактации и патологическим в другие периоды молочной железы. Визуализация протоков говорит о наличие секрета, что обусловлено дисгормональным состоянием организма. Кистозные образования типа D2 чаще встречаются в детском и подростковом возрасте, что обусловлено особенностями развития протоковой системы железы. Характерна локализация в центральной зоне, под соском. Проявляется появлением синюшности на ареоле (Травина М.Л., Попов А.Г. Клиническая маммология - есть ли проблемы в педиатрии // Фарматека. 2016, т. 8, №.321, с. 72-75). При размерах более 1 см требует обязательной аспирации кисты, из-за высокого риска инфицирования. В период лактации или в раннем постлактационном периоде при обнаружении анэхогенного образования и проведении пункции обнаружение жидкости белого цвета диагностируется как галактоцеле. С учетом патогенеза процесса лактации, образование галактацеле обусловлено затруднением или отсутствием эвакуации молока из протока, что приводит к его расширению. К кистозным образованиям типа D3 относят патологические расширения протоков в связи с внутрипротоковыми разрастаниями или утолщением стенок протока. Требует углубленного дообследования.
Клинические примеры использования C-D классификации кистозных образований молочной железы по результатам УЗИ.
Пример 1. Пациентка 45 лет, обратилась с жалобами на уплотнение в левой молочной железе. При проведении УЗИ обнаружена единичное анэхогенное образование с четкими контурами 2,3×1,5 см. На режиме ЦДК кровоток не выявлен. Тип кисты С1. Фиг. 1. Предложено проведение лечебно-диагностической тонкоигольной пункции, откачано 4 мл соломенного цвета жидкости. Цитология: клетки выстилки кисты. Прогноз: риск низкий.
Пример 2. Пациентка 41 год, жалобы на плотность молочных желез и нагрубание перед менструацией. При проведении УЗИ обнаружена участок с множественными мелкими кистами. Кисты до 0,4×0,5 см, но общий размер участка с патологическими анэхогенными включениями до 2,3×1,1 см. На режиме ЦДК кровоток не выявлен. Тип кисты С2. Фиг. 2. Предложена лечебно-диагностическая тонкоигольная пункция под контролем УЗИ. Откачано до 2 мл мутно-соломенного цвета жидкость. Цитология: клетки выстилки кисты. Прогноз: риск низкий. Динамическое наблюдение УЗИ через 3 месяца.
Пример 3. Пациентка 46 лет, жалобы на уплотненность в молочной железе и местную болезненность. При проведении УЗИ выявлено анэхогенное образование с четкими контурами с наличием внутренних перегородок. Многокамерная киста. Размер 1,4×0,9 см. На режиме ЦДК кровоток не выявлен. Тип кисты С3. Фиг. 3. Предложена лечебно-диагностическая тонкоигольная пункция под контролем УЗИ. Откачано до 2,5 мл светло-зеленого цвета жидкости. Цитология: клетки выстилки кисты. Прогноз: риск низкий. Динамическое наблюдение УЗИ через 3 месяца.
Пример 4. Пациентка 56 лет, жалоб нет. При проведении УЗИ выявлено образование с четкими контурами с наличием вертикально расположенных участков с анэхогенным содержимым. На режиме ЦДК кровоток не выявлен. Тип кисты С4. Фиг. 4. Предложена лечебно-диагностическая тонкоигольная пункция под контролем УЗИ. Откачано в шприц до 0,5 мл густого содержимого. Полость промыта под контролем УЗИ, до полной санации. Цитология: бесструктурные массы. Прогноз: риск средний. Динамическое наблюдение УЗИ через 3 месяца.
Пример 5. Пациентка 38 лет, жалобы на плотность и болезненность в локальном месте. При проведении УЗИ выявлено образование с четкими контурами с неоднородной внутренней структурой, представленной шипоэхогенным компонентом и анэхогенным. Размер 2,3×1,3 см. Утолщение стенки до 0,9 см. На режиме ЦДК усиленный кровоток в гипоэхогенной части. Тип кисты С5. Фиг. 5. Тактика: Лечебно-диагностическая тонкоигольная пункция под контролем УЗИ. В шприц получено до 1,5 мл бурой крови. Цитология: на фоне крови скопление клеток кубического эпителия с пролиферацией. Проведена CORE-биопсия под контролем УЗИ плотного участка. Цитология: цитограмма рака. Прогноз: риск высокий. Направлена в специализированный онкологический центр.
Пример 6. Пациентка 28 лет, жалобы на плотность в правой молочной железе. При проведении УЗИ выявлено образование, капсула визуализируется частично. Внутренняя структура не однородна с анэхогенным включением неправильной формы. На режиме ЦДК усиленный кровоток в гипоэхогенной части. Тип кисты С6. Фиг. 6. Тактика: Лечебно-диагностическая тонкоигольная пункция под контролем УЗИ. В шприц получено до 0,5 мл жидкости зеленого цвета. Цитология: клетки выстилки кисты. Проведена CORE-биопсия под контролем УЗИ плотного участка. Цитология: клетки кубического эпителия с атипией. Прогноз: риск высокий. Рекомендовано хирургическое лечение.
Пример 7. Пациентка 29 лет. Отечность тканей молочной железы. При проведении УЗИ - железистая ткань. Визуализируются протоки. Один из протоков расширен до 0,5 см на протяжении 1,0 см. На режиме ЦДК кровоток не выявлен. Тип кисты D1. Фиг. 7. Тактика: Цитологическое исследование отделяемого из соска. При наличие патологических структур и эритроцитов - дуктография, при отсутствии выделений - динамическое наблюдение. Прогноз: риск низкий.
Пример 8. Пациентка 14 лет, жалоб нет. При проведении УЗИ под ареолярной зоной определяются анэхогенные включения со связью с протоком. Размер кист 0,9×0,6 см и 0,8×0,5 см. На режиме ЦДК кровоток не выявлен. Тип кисты D2. Фиг. 8. Тактика: Динамическое наблюдение и консервативное лечение. При увеличении размера - диагностическая пункция. Прогноз: риск низкий.
Пример 9. Пациентка 42 года, жалобы на дискомфорт в молочной железе. При проведении УЗИ выявлено расширение протока с заполнением его гипоэхогенными массами, с нечеткими контурами в некоторых участках. На режиме ЦДК усиленный пристеночный кровоток. Тип кисты D3. Фиг. 9. Тактика: проведена Core биопсия под контролем УЗИ. Цитология: цитограмма рака. Прогноз: риск высокий. Направлена в онкологический стационар.
Представленная классификация дает возможность целевого распределения пациентов в связи с особенностями, выявленными при ультразвуковом исследовании кистозных включений в молочной железе. С учетом основного метода верификации на этапе первичной диагностики кистозных образований - УЗИ, целесообразно, систематизировав симптомы и признаки патологических изменений, распределять пациентов по группам C-D классификации, для определения дальнейшей тактики дообследования и ведения пациентов.
Способ классификации кистозных образований молочной железы, включающий ультразвуковое исследование молочной железы, отличающийся тем, что при обнаружении анэхогенного образования в тонкой капсуле с усилением дорзальной тени, кистозное образование классифицируют как кисту простую, тип С1, при обнаружении множественных анэхогенных образований, кистозное образование классифицируют как кластерные мини-кисты, тип С2; при обнаружении анэхогенных образований с тонкими внутриполостными перегородкам, без усиления кровотока на режиме цветового доплеровского картирования, кистозное образование классифицируют как кисты с тонкими перегородками, тип С3; при обнаружении образований с четкими контурами и густым содержимым, без усиления кровотока на режиме ЦДК, кистозное образование классифицируют как сложные кисты с густым однородным содержимым, тип С4; при обнаружении анэхогенного образования с утолщенной, неравномерной капсулой или перегородкой или внутриполостными разрастаниями, при одновременном усилении кровотока на режиме ЦДК, кистозное образование классифицируют как кисты с толстой капсулой или с толстыми неровными внутрикистозными перегородками и внутрикистозными разрастаниями, тип С5; при обнаружении гипоэхогенного образования с несимметричными жидкостными включениями и усилением кровотока на режиме ЦДК, кистозное образование классифицируют как кисты со смешанным тканевым и жидкостным содержимым, тип С6; при обнаружении расширения протоков более 0,4 см, без визуализации стенок протока, кистозное образование классифицируют как эктазию протоков, тип D1; при обнаружении анэхогенного образования в тонкой капсуле со связью с протоком, кистозное образование классифицируют как псевдокисты или кистозные расширения протоков, тип D2; при обнаружении утолщения стенок протока или внутрипротоковых разрастаний, кистозное образование классифицируют как внутрипротоковые разрастания со снижением тонуса в протоке, тип D3.
Похожие патенты:
Изобретение относится к медицине, а именно к онкологии, и может быть использовано для дифференциальной диагностики образований молочной железы и мягких тканей. Ультразвуковое исследование проводят с внутривенным контрастным усилением с использованием режима высокого разрешения Resolution, режима трассировки микропузырьков MTI, значения механического индекса MI, равным 0,06, с установкой фокуса под образованием.
Изобретение относится к медицинской технике, а именно к медицинским диагностическим ультразвуковым системам. Система ультразвуковой диагностической визуализации содержит ультразвуковой зонд, который формирует эхо-сигналы в трех измерениях области, сигнальный процессор, который формирует набор данных трехмерного изображения области, первое средство воспроизведения объема, соединенное для приема набора данных трехмерного изображения и формирования первого трехмерного вида области с первого направления наблюдения, первое пользовательское средство управления, которое обеспечивает выбор первого направления наблюдения, дисплей, второе средство воспроизведения объема, соединенное для приема набора данных трехмерного изображения и формирования второго трехмерного вида области со второго направления наблюдения, которое выполнено с возможностью одновременной работы с первым средством воспроизведения объема, причем первое пользовательское средство управления обеспечивает выбор второго направления наблюдения, а дисплей дополнительно реагирует на второе средство воспроизведения объема и одновременно отображает два трехмерных вида.
Использование: для оценки стеноза кровеносного сосуда. Сущность изобретения заключается в том, что ультразвуковую систему с зондом с матричным массивом, способным работать в двухплоскостном режиме, применяют для оценки стеноза кровеносного сосуда посредством одновременного отображения двух изображений сосуда в двухплоскостном цветном доплеровском режиме, одно из которых представляет продольное сечение и другое представляет поперечное сечение.
Группа изобретений относится к медицинской технике, а именно к средствам радиотерапии с ультразвуковым контролем. Система для радиационного лечения пораженных областей кожи содержит малогабаритный подвижный основной модуль, содержащий по меньшей мере один процессор для осуществления операций по сбору и обработке данных, используемых при планировании и проведении радиационного лечения, высокочастотное ультразвуковое устройство формирования изображений, соединенное проводом с основным модулем, которое выполнено с возможностью сканирования и сбора данных изображений, относящихся к анатомии и топологии кожи пациента, и сообщения данных изображений по меньшей мере одному процессору, причем высокочастотное ультразвуковое устройство выполнено с возможностью работы на ультразвуковой частоте в диапазоне от 20 до 70 МГц для получения изображений пораженной области, присутствующей внутри по меньшей одного из множества слоев кожи, выбранных из группы, состоящей из эпидермиса, дермы и подкожных слоев.
Изобретение относится к медицинской технике, а именно к средствам ультразвуковой визуализации для направления введения иглы. Система содержит зонд для ультразвуковой 3D визуализации различных плоскостей объемной области, направляющую иглы с размерами, обеспечивающими возможность быть присоединенной к зонду для визуализации в предварительно определенной ориентации, при этом направляющая иглы имеет множество положений введения иглы для осуществления контроля её направления и формирует сигнал идентификации плоскости введения иглы в объемную область, и содержит ультразвуковую систему, соединенную с зондом и реагирующую на сигнал идентификации плоскости и управляющую 3D ультразвуковым зондом визуализации для формирования 2D изображения идентифицированной плоскости.
Изобретение относится к медицине и, в частности, к акушерству и позволяет определить прогноз родоразрешения беременных с рубцом на матке. Осуществляют прогноз родоразрешения беременных с рубцом на матке по формуле p=1/(1+2,718-582,96+1,216×1000×ИР-44,07×TCMP), где р - искомая величина; ИР - индекс резистентности; ТСМР - толщина стенки матки в области рубца.
Изобретение относится к медицине, а именно к эндоваскулярной хирургии. После выполнения трансфеморального доступа во внутреннюю сонную артерию устанавливают сначала систему проксимальной защиты МоМа, затем проводят коронарный проводник за стеноз. По проводнику проводят баллон диаметром 1,5×20 мм и выполняют предилатацию под давлением 8 атм. Затем удаляют баллон и проводник. Выполняют активную аспирацию через просвет системы МоМа. Проводят за стеноз систему дистальной защиты - фильтр FilterWire и устанавливают в проекции угла нижней челюсти, в проекции внутренней сонной артерии на шее устанавливают ультразвуковой датчик и выполняют ультразвуковое дуплексное сканирование (УДС) кровотока под контролем значения линейной скорости кровотока (ЛСК). Под контролем УДС выполняют постепенное сдувание проксимального баллона системы защиты МоМа таким образом, чтобы показатели ЛСК не превышали Vps<70 см/сек. Затем баллон повторно раздувают и в области стеноза выполняют повторную предилатацию баллоном большего диаметра 3,0×20 мм под номинальным давлением в течение 30 с. После удаления баллона проводят повторную аспирацию через систему МоМа. Затем под контролем УДС повторяют процедуру сдувания проксимального баллона системы МоМа и баллонную ангиопластику до достижения остаточного стеноза артерии не более 15% и показателя ЛСК не более Vps<70 см/с, затем выполняют имплантацию стента. 1 пр.
Изобретение относится к медицине, а именно к гинекологии, и может быть использовано для классификации кистозных образований молочной железы. Осуществляют ультразвуковое исследование молочной железы. При обнаружении анэхогенного образования в тонкой капсуле с усилением дорзальной тени, кистозное образование классифицируют как кисту простую, тип С1. При обнаружении множественных анэхогенных образований, кистозное образование классифицируют как кластерные мини-кисты, тип С2. При обнаружении анэхогенных образований с тонкими внутриполостными перегородкам, без усиления кровотока на режиме цветового доплеровского картирования, кистозное образование классифицируют как кисты с тонкими перегородками, тип С3. При обнаружении образований с четкими контурами и густым содержимым, без усиления кровотока на режиме ЦДК, кистозное образование классифицируют как сложные кисты с густым однородным содержимым, тип С4. При обнаружении анэхогенного образования с утолщенной, неравномерной капсулой или перегородкой или внутриполостными разрастаниями, при одновременном усилении кровотока на режиме ЦДК, кистозное образование классифицируют как кисты с толстой капсулой или с толстыми неровными внутрикистозными перегородками и внутрикистозными разрастаниями, тип С5. При обнаружении гипоэхогенного образования с несимметричными жидкостными включениями и усилением кровотока на режиме ЦДК, кистозное образование классифицируют как кисты со смешанным тканевым и жидкостным содержимым, тип С6. При обнаружении расширения протоков более 0,4 см, без визуализации стенок протока, кистозное образование классифицируют как эктазию протоков, тип D1. При обнаружении анэхогенного образования в тонкой капсуле со связью с протоком, кистозное образование классифицируют как псевдокисты или кистозные расширения протоков, тип D2. При обнаружении утолщения стенок протока или внутрипротоковых разрастаний, кистозное образование классифицируют как внутрипротоковые разрастания со снижением тонуса в протоке, тип D3. Способ обеспечивает повышение точности дифференциальной диагностики кистозных образований молочной железы. 9 ил., 2 табл., 9 пр.
