Есть ли сейчас чума. Причины, симптомы и лечение чумы. Методы борьбы с лепрой
В ноябре 2017-го британское интернет-издание «Индепендент» разместило статью, посвященную новой программе синтетической биологии Агентства перспективных исследовательских проектов Министерства обороны США (DARPA), «Передовые технологии использования растений» (Advanced Plant Technologies – APT). Военное ведомство планирует создать генно-модифицированные водоросли, которые могут выполнять функцию самоподдерживающихся датчиков для сбора информации в условиях, где использование традиционных технологий невозможно. Насколько это реально и чем грозит человечеству?
Как предполагается, природные возможности растений могут быть использованы для обнаружения соответствующих химических веществ, вредных микроорганизмов, излучения и электромагнитных сигналов. При этом изменение их генома позволит военным контролировать состояние окружающей среды и не только. Это в свою очередь позволит дистанционно отслеживать реакцию растений, используя уже имеющиеся технические средства.
Послушные вирусы
Со слов менеджера программы APT Блейка Бекстина (Blake Bextine), целью DARPA в данном случае является разработка эффективной многоразовой системы конструирования, непосредственного создания и тестирования различных биологических платформ с легкоадаптируемыми возможностями, которые могут быть применены к широкому спектру сценариев.
Отдадим дань уважения американским ученым и военному ведомству США, которое активно способствует развитию синтетической биологии. Вместе с тем отметим, что значительный прогресс последних лет, предполагаемые результаты которого должны быть направлены на благо человечества, создал и совершенно новую проблему, последствия которой непрогнозируемы и непредсказуемы. Получается, США теперь обладают технической возможностью конструирования искусственных (синтетических) микроорганизмов, которые отсутствуют в естественных условиях. А значит, речь о биологическом оружии (БО) нового поколения.
Если вспомнить, в прошлом столетии интенсивные исследования США по разработке БО были направлены как на получение штаммов возбудителей опасных инфекционных заболеваний человека с измененными свойствами (преодоление специфического иммунитета, полиантибиотикорезистентность, повышение патогенности), так и на разработку средств их опознавания и мер защиты. В результате усовершенствованы методы индикации и идентификации генетически измененных микроорганизмов. Разработаны схемы профилактики и лечения инфекций, вызванных природными и измененными формами бактерий.
Первые эксперименты по использованию методик и технологий рекомбинантной ДНК были проведены еще в 70-х и посвящены модификации генетического кода природных штаммов с помощью включения в их геном единичных генов, которые могли изменять свойства бактерий. Это открывало перед учеными возможности по решению таких важных проблем, как получение биотоплива, бактериального электричества, лекарственных средств, диагностических препаратов и мультидиагностических платформ, синтетических вакцин и т. д. Примером успешной реализации таких целей служит создание бактерии, содержащей рекомбинантную ДНК и продуцирующей синтетический инсулин.
Но есть и другая сторона. В 2002 году искусственно синтезированы жизнеспособные полиовирусы, в том числе аналогичный возбудителю «испанки», унесшей в 1918-м десятки миллионов жизней. Хотя предпринимаются попытки и по созданию эффективных вакцин на основе таких искусственных штаммов.
В 2007 году ученые из института J. Craig Venter Research Institute (JCVI, США) впервые смогли транспортировать целый геном одного вида бактерий (Mycoplasma mycoides) в другой (Mycoplasma capricolum) и доказали жизнеспособность нового микроорганизма. Для определения синтетического происхождения таких бактерий в их геном обычно вводят маркеры, так называемые водяные знаки.
Синтетическая биология – интенсивно развивающееся направление, представляющее качественно новый шаг в развитии генной инженерии. От перемещения нескольких генов между организмами к проектированию и построению уникальных, не существующих в природе биологических систем с «запрограммированными» функциями и свойствами. Более того, геномное секвенирование и создание баз данных полных геномов различных микроорганизмов позволит разработать современные стратегии ДНК-синтеза любого микроба в лабораторных условиях.
Как известно, ДНК состоит из четырех оснований, последовательность и композиция которых определяют биологические свойства живых организмов. Современная наука позволяет вводить в состав синтетического генома «неестественные» основания, функционирование которых в клетке заранее запрограммировать весьма сложно. И такие эксперименты по «встройке» в искусственный геном неизвестных последовательностей ДНК с неустановленными функциями уже выполняются за рубежом. В США, Великобритании и Японии созданы многопрофильные центры, занимающиеся вопросами синтетической биологии, там работают исследователи различных специальностей.
Вместе с тем очевидно, что при использовании современных методических приемов повышается вероятность «случайного» или намеренного получения неизвестных человечеству химерных агентов биооружия с совершенно новым набором факторов патогенности. В этой связи возникает важный аспект – обеспечение биологической безопасности подобных исследований. По мнению ряда специалистов, синтетическая биология относится к области деятельности с высокими рисками, связанными с конструированием новых жизнеспособных микроорганизмов. Нельзя исключить, что созданные в лаборатории формы жизни могут вырваться из пробирки, превратиться в биологическое и это нанесет угрозу существующему природному разнообразию.
Особого внимания заслуживает факт, что в публикациях по вопросам синтетической биологии, к сожалению, не нашла отражения еще одна важная проблема, а именно сохранение стабильности искусственно созданного генома бактерий. Микробиологам хорошо известно явление спонтанных мутаций за счет изменения или выпадения (делеции) того или иного гена в геноме бактерий и вирусов, которые приводят к изменению свойств клетки. Однако в естественных условиях частота возникновения подобных мутаций невелика и геном микроорганизмов характеризуется относительной стабильностью.
Эволюционный процесс формировал разнообразие микробного мира в течение тысячелетий. Сегодня вся классификация семейств, родов и видов бактерий и вирусов основана на стабильности генетических последовательностей, которая позволяет проводить их идентификацию и определяет специфические биологические свойства. Именно они явились отправной точкой при создании таких современных методов диагностики, как определение белковых или жирнокислотных профилей микроорганизмов с помощью MALDI-ToF масс-спектрометрии или хромо-масс-спектрометрии, выявление специфических для каждого микроба ДНК-последовательностей с помощью ПЦР-анализа и др. В то же время стабильность синтетического генома «химерных» микробов в настоящее время неизвестна, а предсказать, насколько мы смогли «обмануть» природу и эволюцию, невозможно. Поэтому спрогнозировать последствия случайного или намеренного проникновения подобных искусственных микроорганизмов за пределы лабораторий весьма сложно. Даже при «безобидности» созданного микроба выход его «в свет» с совершенно отличными от лаборатории условиями может привести к повышенной мутабельности и формированию новых вариантов с неизвестными, возможно, агрессивными свойствами. Яркой иллюстрацией данного положения служит создание искусственной бактерии синтия.
Смерть в розлив
Синтия (Mycoplasma laboratorium) – выведенный в лабораторных условиях синтетический штамм микоплазмы. Он способен к самостоятельному размножению и был предназначен, как утверждается в зарубежных СМИ, для ликвидации последствий нефтяной катастрофы в водах Мексиканского залива путем поглощения загрязнений.
В 2011 году бактерии запустили в Мировой океан для уничтожения нефтяных пятен, представляющих угрозу экологии Земли. Это необдуманное и плохо просчитанное решение вскоре обернулось страшными последствиями – микроорганизмы вышли из-под контроля. Появились сообщения о страшном заболевании, названном журналистами синей чумой и ставшем причиной вымирания фауны в Мексиканском заливе. При этом все публикации, вызвавшие панику населения, относятся к периодической печати, тогда как научные издания предпочитают молчать. В настоящее время нет никаких прямых научных доказательств (или они намеренно скрываются) о том, что неизвестное смертельное заболевание вызвано именно синтией. Однако дыма без огня не бывает, поэтому высказанные версии экологической катастрофы в Мексиканском заливе требуют пристального внимания и изучения.
Предполагается, что в процессе поглощения нефтепродуктов синтия изменила и расширила питательные потребности, включив в «рацион» белки животного происхождения. Попадая в микроскопические раны на теле рыб и других морских животных, она с кровотоком разносится по всем органам и системам, за короткое время буквально разъедая все на своем пути. Всего за несколько дней кожные покровы тюленей покрываются язвами, постоянно кровоточащими, а потом полностью сгнивают. Увы, появились сообщения о смертельных случаях заболевания (с тем же симптомокомплексом) и людей, искупавшихся в Мексиканском заливе.
Существенным моментом является тот факт, что в случае синтии заболевание не поддается лечению известными антибиотиками, так как в геном бактерии, помимо «водяных знаков», были введены гены устойчивости к антибактериальным препаратам. Последнее вызывает удивление и вопросы. Зачем первоначально сапрофитному микробу, неспособному вызывать заболевания человека и животных, гены устойчивости к антибиотикам?
В этой связи по меньшей мере странным выглядит молчание официальных представителей и авторов этой заразы. По мнению некоторых экспертов, происходит сокрытие истинных масштабов трагедии на правительственном уровне. Высказывается также предположение о том, что в случае использования синтии речь идет о применении бактериологического оружия широкого спектра действия, представляющего угрозу возникновения межконтинентальной эпидемии. При этом для того, чтобы рассеять панику и слухи, США обладают всем арсеналом современных методов идентификации микроорганизмов, а определение этиологического агента этой неизвестной инфекции не представляет труда. Конечно, нельзя исключить, что это является результатом непосредственного воздействия нефти на живой организм, хотя симптомы заболевания больше указывают на его инфекционную природу. Тем не менее вопрос, повторим, требует ясности.
Закономерна обеспокоенность бесконтрольными исследованиями многих российских и зарубежных ученых. Для уменьшения риска предлагается несколько направлений – введение личной ответственности за разработки с непрограммируемым результатом, повышение научной грамотности на уровне профессиональной подготовки, широкое информирование общественности о достижениях синтетической биологии через СМИ. Но готово ли сообщество следовать этим правилам? Например, вынос из лаборатории США спор возбудителя сибирской язвы и их рассылка в конвертах ставит под сомнение эффективность контроля. Более того, с учетом современных возможностей облегчается доступность баз данных генетических последовательностей бактерий, включая возбудителей особо опасных инфекций, техники синтеза ДНК, методики создания искусственных микробов. Нельзя исключить получения несанкционированного доступа к этой информации со стороны хакеров с последующей продажей заинтересованным лицам.
Как показывает опыт «запуска» в природные условия синтии, все предлагаемые меры оказываются малоэффективными и не гарантируют биологическую безопасность окружающей среды. Кроме того, нельзя исключить, что могут иметь место и отдаленные экологические последствия внедрения в природу искусственного микроорганизма.
Предложенные меры по контролю – широкое оповещение СМИ и усиление этической ответственности исследователей при создании искусственных форм микроорганизмов – пока не вселяют оптимизма. Наиболее эффективным представляется правовое регулирование биологической безопасности синтетических форм жизни и системы их мониторинга на международном и национальном уровнях по новой системе оценки рисков, которая должна включать комплексную, экспериментально доказательную проработку последствий в области синтетической биологии. Возможным решением может быть также создание международного экспертного совета по оценке рисков использования ее продуктов.
Анализ показывает, что наука вышла на совершенно новые рубежи и поставила неожиданные проблемы. До настоящего времени схемы индикации и идентификации опасных агентов были направлены на их детекцию на основе выявления специфических антигенных или генетических маркеров. Но при создании химерных микроорганизмов, обладающих разными факторами патогенности, данные подходы малоэффективны.
Более того, разработанные в настоящее время схемы специфической и экстренной профилактики, этиотропной терапии опасных инфекций также могут оказаться бесполезными, так как рассчитаны, даже в случае использования измененных вариантов, на известного возбудителя.
Человечество, не ведая того, вступило на тропу биологической войны с неизвестными последствиями. Победителей в этой войне может и не быть.
Более половины населения Европы в Средние века (XIV век) выкосила чума, известная как черная смерть. Ужас этих эпидемий остался в памяти людей по прошествии нескольких веков и даже запечатлен в полотнах художников. Далее чума неоднократно посещала Европу и уносила человеческие жизни, пусть и не в таких количествах.
В настоящее время заболевание чума остается . Около 2 тыс. человек заражается ежегодно. Из них большая часть умирает. Большинство случаев заражения отмечается в северных регионах Китая и странах Центральной Азии. По мнению специалистов для появления черной смерти сегодня нет причин и условий.
Возбудитель чумы был открыт в 1894 году. Изучая эпидемии заболевания, русские ученые разработали принципы развития заболевания, его диагностику и лечение, была создана противочумная вакцина.
Симптомы чумы зависят от формы заболевания. При поражении легких больные становятся высокозаразными, так как инфекция распространяется в окружающую среду воздушно-капельным путем. При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Лечение чумы стало значительно эффективнее с появлением современных антибактериальных препаратов. Смертность от чумы с этого времени снизилась до 70%.
Профилактика чумы включает в себя целый ряд мероприятий, ограничивающих распространение инфекции.
Чума является острым инфекционным зоонозным трансмиссивным заболеванием, которое в странах СНГ вместе с такими заболеваниями, как холера, туляремия и натуральная оспа считается (ООИ).
Рис. 1. Картина «Триумф смерти». Питер Брейгель.
Возбудитель чумы
В 1878 г. Г. Н. Минх и в 1894 г. А. Йерсен и Ш. Китазато, независимо друг от друга открыли возбудитель чумы. Впоследствии русские ученые изучили механизм развития заболевания, принципы диагностики и лечения, создали противочумную вакцину.
- Возбудитель заболевания (Yersinia pestis) представляет собой биполярную неподвижную коккобациллу, которая имеет нежную капсулу и никогда не образует спор. Способность образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно бороться с возбудителем, в результате чего он быстро размножается в органах и тканях человека и животного, распространяясь с током крови и по лимфатическим путям по всему организму.
- Возбудители чумы выделяют экзотоксины и эндотоксины. Экзо- и эндотоксины содержаться в телах и капсулах бактерий.
- Ферменты агрессии бактерий (гиалуронидаза, коагулаза, фибринолизин, гемолизин) облегчают их проникновение в организм. Палочка способна проникать даже через неповрежденные кожные покровы.
- В грунте чумная палочка не теряет свою жизнеспособность до нескольких месяцев. В трупах животных и грызунов выживает до одного месяца.
- Бактерии устойчивы к низким температурам и замораживанию.
- Возбудители чумы чувствительны к высоким температурам, кислой реакции среды и солнечным лучам, которые убивают их только за 2 — 3 часа.
- До 30 дней возбудители сохраняются в гное, до 3 месяцев — в молоке, до 50 дней — в воде.
- Дезинфицирующие вещества уничтожают чумную палочку за несколько минут.
- Возбудители чумы вызывают заболевание у 250 видов животных. Среди них составляют большинство грызуны. Подвержены заболеванию верблюды, лисицы, кошки и другие животные.

Рис. 2. На фото чумная палочка — бактерия, вызывающая чуму — Yersinia pestis.
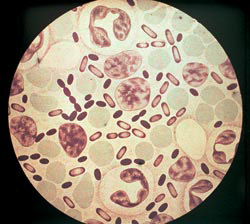
Рис. 3. На фото возбудители чумы. Интенсивность окраски анилиновыми красителями наибольшая на полюсах бактерий.
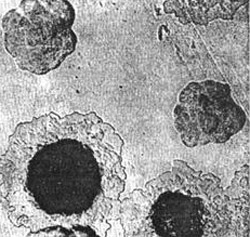
Рис. 4. На фото возбудители чумы — рост на плотной среде колонии. Вначале колонии похожи на битое стекло. Далее их центральная часть уплотняется, а периферия напоминает кружева.
Эпидемиология
Резервуар инфекции
Легко восприимчивы к чумной палочке грызуны (тарбаганы, сурки, песчанки, суслики, крысы и домовые мыши) и животные (верблюды, кошки, лисицы, зайцы, ежи и др). Из лабораторных животных подвержены инфекции белые мыши, морские свинки, кролики и обезьяны.
Собаки никогда не болеют чумой, но передают возбудитель через укусы кровососущих насекомых — блох. Погибшее от заболевания животное перестает быть источником инфекции. Если грызуны, инфицированные чумными палочками, впали в спячку, то заболевание у них приобретает латентное течение, а после спячки они вновь становятся распространителями возбудителей. Всего насчитывается до 250 видов животных, которые болеют, а значит являются источником и резервуаром инфекции.

Рис. 5. Грызуны — резервуар и источник возбудителя чумы.
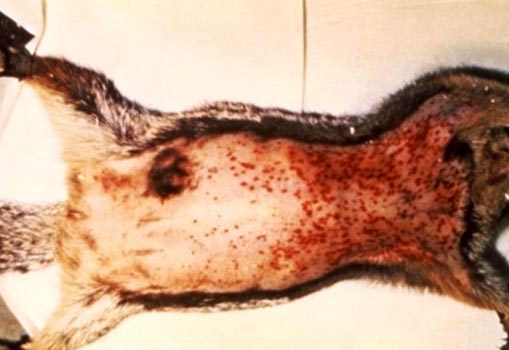
Рис. 6. На фото признаки чумы у грызунов: увеличенные лимфоузлы и множественные кровоизлияния под кожей.

Рис. 7. На фото малый тушканчик — переносчик заболевания чумой в Средней Азии.

Рис. 8. На фото черная крыса — переносчик не только чумы, но и лептоспироза, лейшманиоза, сальмонеллеза, трихинеллеза и др.
Пути заражения
- Основной путь передачи возбудителей — через укусы блох (трансмиссивный путь).
- Инфекция может попасть в организм человека при работе с больными животными: убой, снятие и разделка шкуры (контактный путь).
- Возбудители могут попасть в организм человека с зараженными продуктами питания, в результате их недостаточной термической обработки.
- От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем.

Рис. 9. На фото блоха на коже человека.

Рис. 10. На фото момент укуса блохи.

Рис. 11. Момент укуса блохи.
Переносчики возбудителя
- Переносчиками возбудителей являются блохи (в природе существует более 100 видов этих членистоногих насекомых),
- Переносчиками возбудителей являются некоторые виды клещей.
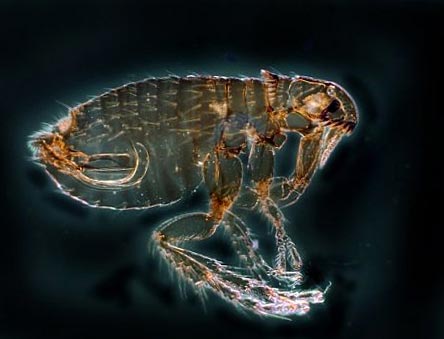
Рис. 12. На фото блоха – основной переносчик чумы. В природе существует более 100 видов этих насекомых.

Рис. 13. На фото сусликовая блоха – основной переносчик чумы.
Как происходит заражение
Заражение происходит через укус насекомого и втирание его фекалий и содержимого кишечника при срыгивании в процессе питания. При размножении бактерий в кишечной трубке блохи под воздействием коагулазы (фермента, выделяемого возбудителями) образуется «пробка», которая препятствует поступлению крови человека в ее организм. В результате чего блоха срыгивает сгусток на кожные покровы укушенного. Инфицированные блохи остаются высокозаразными в течение от 7 недель и до 1 года.

Рис. 14. На фото вид укуса блохи – пуликозное раздражение.
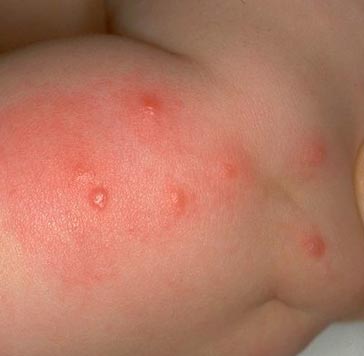
Рис. 15. На фото характерная серия укусов блохи.

Рис. 16. Вид голени при укусах блох.
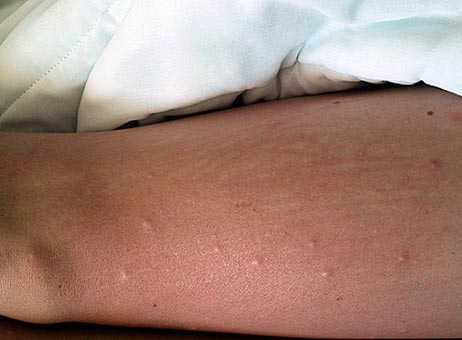
Рис. 17. Вид бедра при укусах блох.
Человек, как источник инфекции
- При поражении легких больные становятся высокозаразными. Инфекция распространяется в окружающую среду воздушно-капельным путем.
- При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Механизмы развития чумы
Способность чумной палочки образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно с ней бороться, в результате чего возбудитель быстро размножается в органах и тканях человека и животного.
- Возбудители чумы через поврежденные кожные покровы и далее по лимфатическим путям проникают в лимфатические узлы, которые воспаляются и образуют конгломераты, (бубоны). На месте укуса насекомого развивается воспаление.
- Проникновение возбудителя в кровяное русло и его массивное размножение приводит к развитию бактериального сепсиса.
- От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем. Бактерии попадают в альвеолы и вызывают тяжелую пневмонию.
- В ответ на массивное размножение бактерий организм больного вырабатывает огромное число медиаторов воспаления. Развивается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
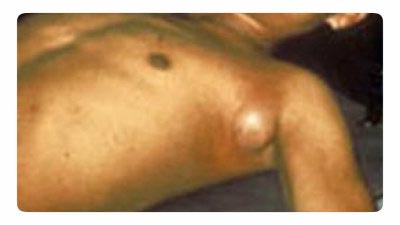
Рис. 18. На фото бубонная чума. Типичное увеличение лимфатического узла в подмышечной зоне.
Симптомы чумы
Болезнь проявляется после проникновения возбудителя в организм на 3 – 6 сутки (редко, но отмечены случаи проявления заболевания на 9 сутки). При попадании инфекции в кровь инкубационный период составляет несколько часов.
Клиническая картина начального периода
- Острое начало, большие цифры температуры и ознобы.
- Миалгии (мышечные боли).
- Мучительная жажда.
- Сильное проявление слабости.
- Быстрое развитие психомоторного возбуждения («очумелыми» называют таких больных). На лице появляется маска ужаса («маска чумы»). Реже отмечается заторможенность и апатия.
- Лицо становится гиперемированным и одутловатым.
- Язык густо обложен белым налетом («меловой язык»).
- На коже появляются множественные геморрагии.
- Значительно учащается сердечный ритм. Появляется аритмия. Падает артериальное давление.
- Дыхание становится поверхностным и учащенным (тахипноэ).
- Количество выделяемой мочи резко снижается. Развивается анурия (полное отсутствие выделения мочи).

Рис. 19. На фото помощь больному чумой оказывается медиками, одетыми в противочумные костюмы.
Формы заболевания чумой
Локальные формы заболевания
Кожная форма
На месте укуса блохи или контакта с инфицированным животным на кожных покровах появляется папула, которая быстро изъязвляется. Далее появляется черный струп и рубец. Чаще всего кожные проявления являются первыми признаками более грозных проявлений чумы.
Бубонная форма
Самая частая форма проявления заболевания. Увеличение лимфоузлов проявляется вблизи места укуса насекомого (паховые, подмышечные, шейные). Чаще воспаляется один лимфоузел, реже – несколько. При воспалении сразу нескольких лимфоузлов образуется болезненный бубон. Вначале лимфоузел твердой консистенции, болезненный при пальпации. Постепенно он размягчается, приобретая тестообразную консистенцию. Далее лимфоузел либо рассасывается, либо изъязвляется и склерозируется. Из пораженного лимфатического узла инфекция может попасть в кровяное русло, с последующим развитием бактериального сепсиса. Острая фаза бубонной формы чумы длится около недели.

Рис. 20. На фото пораженные шейные лимфоузлы (бубоны). Множественные кровоизлияния кожных покровов.

Рис. 21. На фото бубонная форма чумы — поражение шейных лимфоузлов. Множественные кровоизлияния в кожных покровах.

Рис. 22. На фото бубонная форма чумы.
Распространенные (генерализованные) формы
При попадании возбудителя в кровяное русло развиваются распространенные (генерализованные) формы чумы.
Первично-септическая форма
Если инфекция, минуя лимфоузлы, сразу попадает в кровь, то развивается первично-септическая форма заболевания. Молниеносно развивается интоксикация. При массивном размножении возбудителей в организме больного вырабатывается огромное число медиаторов воспаления. Это приводит к развитию синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
Вторично-септическая форма заболевания
При распространении инфекции за пределы пораженных лимфоузлов и попадании возбудителей заболевания в кровяное русло развивается инфекционный сепсис, что проявляется резким ухудшением состояния больного, усилением симптомов интоксикации и развитием ДВС-синдрома. Развившийся инфекционно-токсический шок становится причиной гибели больного.
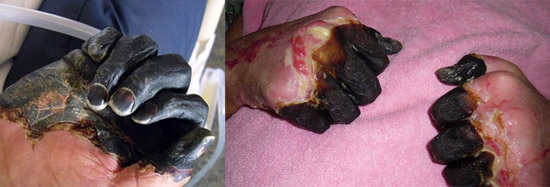
Рис. 23. На фото септическая форма чумы — последствия ДВС-синдрома.

Рис. 24. На фото септическая форма чумы — последствия ДВС-синдрома.
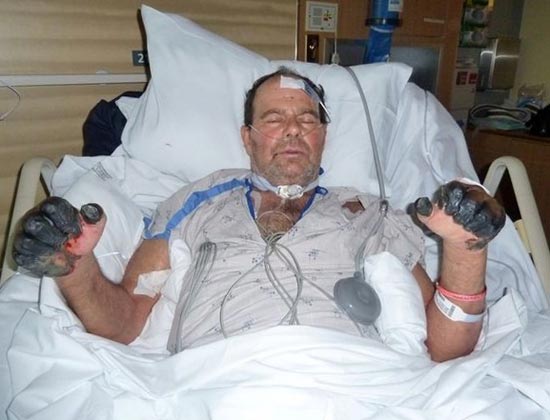
Рис. 25. 59-летний Пол Гэйлорд (житель города Портленд, штат Орегон, США). Бактерии чумы попали в его организм от бродячей кошки. В результате развившейся вторично-септической формы заболевания ему были ампутированы пальцы на руках и ногах.
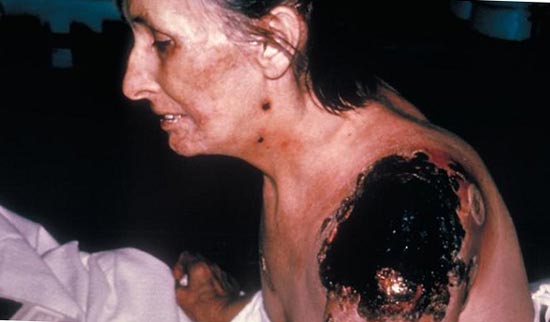
Рис. 26. Последствия ДВС-синдрома.
Внешнедиссеминированные формы заболевания
Первично-легочная форма
Легочная форма чумы является самой тяжелой и опасной формой заболевания. Инфекция проникает в альвеолы воздушно-капельным путем. Поражение легочной ткани сопровождается кашлем и одышкой. Повышение температуры тела протекает с сильными ознобами. Мокрота вначале заболевания густая и прозрачная (стекловидная), потом становится жидкой и пенистой, с примесью крови. Скудные данные физикальных исследований не соответствуют тяжести заболевания. Развивается ДВС-синдром. Поражаются внутренние органы. Особую опасность для организма представляют кровоизлияния в сердечную мышцу и надпочечники. Смерть больного наступает от инфекционно-токсического шока.
При поражении легких больные становятся высокозаразными. Они формируют вокруг себя очаг особо опасного инфекционного заболевания.
Вторично-легочная форма
Является крайне опасной и тяжелой формой заболевания. Возбудители проникают в легочную ткань из пораженных лимфоузлов или с током крови при бактериальном сепсисе. Клиника и исход заболевания, как при первично-легочной форме.
Кишечная форма
Существование данной формы заболевания считается спорным. Предполагается, что заражение возникает с употреблением инфицированных продуктов. Вначале на фоне интоксикационного синдрома появляются боли в животе и рвота. Далее присоединяется понос и многочисленные позывы (тенезмы). Стул обильный слизисто-кровянистый.
Рис. 27. Фото противочумного костюма — особая экипировка медицинских работников при ликвидации очага особо опасного инфекционного заболевания.
Лабораторная диагностика чумы
Основой диагностики чумы является быстрое обнаружение чумной палочки. Вначале проводится бактериоскопия мазков. Далее выделяется культура возбудителя, которой заражаются подопытные животные.
Материалом для исследования служит содержимое бубона, мокрота, кровь, кал, кусочки ткани органов умерших и трупов животных.
Бактериоскопия
Возбудителем чумы (Yersinia pestis) является палочковидная биполярная коккобацилла. Анализ на обнаружение чумной палочки методом прямой бактериоскопии является наиболее простым и быстрым способом. Время ожидания результата составляет не более 2-х часов.
Посевы биологического материала
Культура возбудителя чумы выделяется в специализированных режимных лабораториях, предназначенных для работы с . Время роста культуры возбудителя составляет двое суток. Далее проводится тест на чувствительность к антибиотикам.
Серологические методы
Применение серологических методов позволяет определить наличие и рост антител в сыворотке крови больного к возбудителю чумы. Время получения результата составляет 7 дней.

Рис. 28. Диагностика чумы проводится в специальных режимных лабораториях.

Рис. 29. На фото возбудители чумы. Флюоросцентная микроскопия.

Рис. 30. На фото культура Yersinia pestis.
Иммунитет при чуме
Антитела на внедрение возбудителя чумы образуются в достаточно поздние сроки развития заболевания. Иммунитет после перенесенного заболевания не длительный и не напряженный. Отмечаются повторные случаи заболевания, которые протекают так же тяжело, как и первые.
Лечение чумы
До начала лечения больной госпитализируется в отдельный бокс. Медицинский персонал, обслуживающий больного, одевается в специальный противочумный костюм.
Антибактериальное лечение
Антибактериальное лечение начинается при первых признаках и проявлениях заболевания. Из антибиотиков предпочтение отдается антибактериальным препаратам группы аминогликозидов (стрептомицин), группы тетрациклинов (вибромицин, морфоциклин), группы фторхинолонов (ципрофлоксацин), группы ансамицинов (рифампицин). Хорошо зарекомендовал себя при лечении кожной формы заболевания антибиотик группы амфениколов (кортримоксазол). При септических формах заболевания рекомендуется комбинация антибиотиков. Курс антибактериальной терапии составляет не менее 7 – 10 дней.
Лечение, направленное на разные этапы развития патологического процесса
Цель патогенетической терапии – снизить интоксикационный синдром путем выведения токсинов из крови больного.
- Показано введение свежезамороженной плазмы, белковых препаратов, реополиглюкина и других препаратов в сочетании с форсированным диурезом.
- Улучшение микроциркуляции достигается при применении трентала в сочетании с салкосерилом или пикамилоном.
- При развитии геморрагий немедленно проводится плазма-ферез с целью купирования синдрома диссеминированного внутрисосудистого свертывания.
- При падении давления назначается допамид. Это состояние говорит о генерализации и развитии сепсиса.
Симптоматическое лечение
Симптоматическое лечение нацелено на подавление и устранение проявлений (симптомов) чумы и, как следствие, облегчение страданий больного. Оно направлено на устранение боли, кашля, одышки, удушья, тахикардии и др.
Больной считается здоровым, если исчезли все симптомы заболевания и получено 3 отрицательных результата бактериологического исследования.
Противоэпидемические мероприятия
Выявление больного чумой является сигналом к незамедлительному проведению , которые включают в себя:
- проведение карантинных мероприятий;
- немедленная изоляция больного и проведение профилактического антибактериального лечения обслуживающего персонала;
- дезинфекция в очаге возникновения заболевания;
- вакцинация лиц, контактирующих с больным.
После прививки противочумной вакциной иммунитет сохраняется в течение года. Повторно прививаются через 6 мес. лица, которым угрожает повторное заражение: пастухи, охотники, работники сельского хозяйства и сотрудники противочумных учреждений.

Рис. 31. На фото бригада медиков одета в противочумные костюмы.
Прогноз заболевания
Прогноз заболевания чумой зависит от следующих факторов:
- формы заболевания,
- своевременности начатого лечения,
- наличия всего арсенала медикаментозного и немедикаментозного видов лечения.
Наиболее благоприятный прогноз у больных с поражением лимфоузлов. Смертность при этой форме заболевания достигает 5%. При септической форме заболевания показатель смертности достигает 95%.
Чума является и даже при применении всех необходимых лекарственных препаратов и манипуляций болезнь зачастую заканчивается смертью больного. Возбудители чумы постоянно циркулирует в природе и не поддается полному уничтожению и контролю. Симптомы чумы разнообразны и зависят от формы заболевания. Бубонная форма чумы является самой распространенной.
Статьи раздела "Особо опасные инфекции" Самое популярное
Чума – смертельно-опасная болезнь, не имеющая возрастных и половых различий. Она имеет множественное число путей инфицирования и характеризуется тяжелейшими симптомами. Переносчиком инфекции являются черные крысы. Не зря чума имеет такое народное название - Черная Смерть. В 13 – 16 веках чума за 300 лет своего нашествия только в Европе забрала жизнь 25 миллионов людей. Лечение от чумы долгое время было не эффективным, смертность достигала 99 - 100%.
Краткий экскурс в историю
Истории не известно ни одной болезни, забравшей больше людских жизней, чем черная смерть – чума. Официально зафиксированы 3 крупнейшие пандемии чумы.
Впервые черная смерть упоминается в исторических документах, датированных 1334 годом. Чума была зафиксирована на юге и востоке Китая, в Индии и Туркестане. Далее инфекция охватила территорию, где сейчас расположены Ливия, Египет и Сирия. К концу 1348 года болезнь сразила население Италии. В этой стране она особо свирепствовала, никакое лечение не давало результатов. В некоторых документах первую пандемию чумы называют "флорентийской чумой". Ни доктора, ни церковные служители не могли помочь отчаявшемуся населению. Черная смерть разожгла антисемитическое движение против еврейского населения. Многие считали, что это из-за евреев пришло наказание свыше. Расправа с евреями в 13 веке достигла особого размаха – в 3 городах Франции были убиты все еврейские поселения.
До конца правления Юстиниана длилось второе нашествие чумы. Поэтому в 16 веке черная смерть получила такое название - "юстинианская пандемия" В этот период был установлен карантин для прибывших в порты кораблей. Они должны были отстояться в порту 40 дней. Это снизило распространение чумы по городам, но лечение болезни до сих пор было безрезультатным. Нередко на кораблях, которые находились на карантине, вообще не оставалось живых людей – чума убивала всех. Было замечено, что после Лондонского пожара чума отступила. Города, где господствовала черная смерть, начали сжигать. Лечение против чумы было найдено лишь в 1666 году. Но мало кто обратил внимание, что настоящим оружием против чумы стали мыло и вода.
Восприимчивость к болезни очень высокая – половых и возрастных ограничений черная смерть не имеет. Чума относится к природно-очаговым инфекциям. Природные зоны чумы существуют на всех континентах. Их нет только в Австралии. Так, например, на территории Российской Федерации насчитывается 12 опасных зон, где есть очаги чумы.
Помимо территориальных зон также выделяют более узкие синантропные зоны:
- городские очаги
- портовые очаги
- корабельные очаги
Источниками и хранителями инфекции считаются грызуны, а переносчиками – блохи, сохраняющие свою заразность до 12 месяцев. Чумная инфекция находится и размножается в пищеварительной трубке блохи. В передней части блохи образуется пробка с большим количеством чумных микробов – чумной блок. Вот как происходит заражение крысы чумой:
- блоха кусает грызуна
- с чумного блока смываются бактерии
- с обратным током крови бактерия передается в кровь грызуна, делая его источником инфекции
Пути заражения чумой
По определению Национального руководства по инфекционным болезням чуму относят к болезням-зоонозам, которая не передается от человека к человеку. То есть, от животного человек может подхватить инфекцию, а вот от человека уже никто не может заразиться. Это не совсем точное определение. Большинство ученых относят черную смерть к зооантропонозным болезням, когда инфекция передается и от животных, и от людей.
Болезнь людям может передаваться такими путями:
- Укус блох – трансмиссивный;
- Через зараженных животных при контакте с поврежденной кожей или слизистыми;
- При контакте с биологическими жидкостями инфицированного человека (моча, выделения, пот) – контактный;
- Через предметы быта, с которыми контактировал зараженный человек или животное – контактно-бытовой.
- Через воздух при легочной форме чумы – воздушно-капельный;
- При употреблении зараженных продуктов питания.
Возбудитель болезни
По внешнему виду возбудитель чумы - бактерия Yersinia pestis, напоминает палочку. Она не имеет жгутиков и спор, но, попадая в организм, образует капсулу, начинает расти и быстро размножаться. Через 40 часов после поселения в организме формируются целые колонии взрослых бактерий. Бактерия очень заразна. Этому способствует ряд предрасполагающих факторов:
- Капсула, которая окутывает бактерию, уберегает ее от антител.
- Мелкие ворсинки помогают внедриться в среду.
- Капсула содержит такие вещества, как коагулоза, которые нарушают свертываемость крови.
- Антигены к антителам, которые пытается выработать организм, вырабатываются при температуре 36 градусов и очень активны.
- Некоторые вещества, которые есть в бактерии, подавляют окислительный процесс, снижая защитную активность организма.
То есть, все особенности бактерии Yersinia pestis способствуют фактически беспрепятственному ее росту и размножению. Возбудитель этой болезни - очень устойчивый. Он длительное время сохраняет свою заразность:
- В мокроте больного человека бактерия живет 10 дней;
- На одежде, носовых платках, белье больного, которые контактировали с выделениями заразного человека – до 90 дней;
- В воде бактерия остается живой тоже 90 дней;
- В гное раны зараженного больного – 40 дней;
- В почве бактерия сохраняет свою смертельную опасность до 7 месяцев;
- Смерть бактерии не наступает даже при низких температурах и замораживании;
- Убить ее возможно только прямым воздействием ультрафиолетового излучения и применение средств дезинфекции – она гибнет за 30 минут. При высокой температуре – 100 градусов – смерть наступает мгновенно. Именно по этой причине некоторые историки утверждают, что в Лондоне чуму убрал известный Лондонский пожар, при котором была уничтожена полностью большая часть города.
Но настоящее спасение от чумы - антибиотик, которому покорилась черная смерть, разработал Бэкон.
Симптомы черной смерти
Инкубационный период чумы длится от момента, когда возбудитель попадает в организм, до первых клинических проявлений – от нескольких часов до двух недель. Первые возбудители, которые проникают в организм здорового человека, остаются на воротах попадания (например, на ране при укусе), часть движется к лимфатическим узлам. Начинается период клинического проявления болезни.
Первые признаки чумы выраженные ярко:
- Внезапно появляется озноб и лихорадка.
- Высокая температура держится до смерти или не менее 10 дней.
- Наблюдается резкая слабость, ломота всего тела.
- Жажда и тошнота - симптомы любого вида чумы.
- При легочной форме чумы основные признаки – кашель с кровью и постоянная непрерывающаяся рвота кровью.
- Также основные признаки чумы – особое выражение лица, которое называют "маской чумы". На лице появляются темные круги под глазами, мимика принимает выражение ужаса и испуга, страдания. Язык обложен густым налетом – меловой язык.
Стандартные симптомы болезни легко выделить в отдельную группу. Их 4:
- На месте входа возбудителя появляется пятно, для которого характерна этапность: оно преобразуется в сыпь, которая немного возвышается над кожей – папулу, затем в пузырек, наполненной жидкостью.
- Формирование чумного бубона на второй день заболевания в области лимфоузлов. Лимфатические узлы при бубонной чуме очень увеличиваются в размерах. В них размножается возбудитель и происходит воспалительно-отечная реакция.
- Меняется внешний вид человека: наблюдается бледность или посинение конечностей и носогубного треугольника, лица. Изменяется пульс и понижается артериальное давление.
- При болезни понижается свертываемость крови.
Формы болезни
Учитывая способы заражения болезнью, ее локализацию и распространенность, выделяют следующие формы чумы:
| Признаки и симптомы | |||
| Локализованная форма | Генерализованная форма | ||
| Кожная чума | Бубонная чума | Септическая чума | Легочная чума |
| На теле появляется пузырь с серозным содержимым. При ощупывании чувствуется боль, а после вскрытия пузыря на дне образуется язва с черным дном – поэтому другое название чумы, как упоминалось ранее – черная смерть. | Увеличение лимфатических узлов. Это может быть один узел, размеры которого варьируются от грецкого ореха до яблока. Узел блестящий и красный, плотный, болезненный при пальпации. На 4 день бубон становится мягким, на 10 день он вскрывается. Смерть наступает через 4 – 10 дней. | Стремительное ухудшение общего состояния больного. Появляются видимые признаки – кровоизлияния на коже, слизистых, внутренние кровотечения. | Наиболее опасная среди всех видов чумы. Резко проявляются все симптомы чумы, ко всему этому присоединяется легочная симптоматика. Возбудитель поражает стенки альвеол. Явные признаки – сухой кашель, который через 2 дня усиливается, появляются мокроты. Сначала это пенистые выделения, прозрачные, как вода, а затем становятся кровавыми. В мокротах содержится большое количество возбудителей, которые передаются воздушно-капельным путем. Смерть может наступить через 5-6 дней после инфицирования. |
Некоторые исследователи выделяют также смешанную форму болезни, когда один вид переходит в другой. Чаще всего встречается легочная и бубонная чума. Смерть от чумы всегда была очень высокой и достигала 95 - 99%. Сегодня, когда найдены способы борьбы с чумой, она лечится, но смертность достигает 5 – 10%.
Диагностика и лечение
Многие города, которые полонила чума, были сожжены. Врачи, которые старались помогать зараженным людям, одевались в противочумные костюмы. Это были кожаные плащи в пол. На лицо надевалась маска с длинным клювом, в который помещались разные травы, обладающие антисептическими свойствами. Когда врач вдыхал, благодаря травам воздух стерилизовался. В рот врачи клали чеснок, ним же натирались губы, уши затыкали тряпками, глаза прикрывались хрустальными линзами – для возбудителя закрывались все пути входа, контакт был максимально ограничен. Такое предохранение, действительно, уберегало от инфицирования на короткое время.
Сегодня диагностика этого опасного инфекционного заболевания включает ряд исследований. Проводится она в противочумных костюмах, в специально оборудованных лабораториях.
- Всестороннее исследования тех мест, где доминируют симптомы: увеличенные лимфатические узлы, носоглотка, кровь, моча, кал.
- Проводятся стандартные лабораторные исследования мокрот.
- Рентген-диагностика лимфатических узлов, очаговых высыпаний.
- Обязательно обследуют место проживания больного и пр.
Лечение проводится в нескольких направлениях: этиотропное (против возбудителя), патогенное (борьба с общими симптомами), симптоматическая терапия. Людям с подозрением на чуму, обязательно проводят лечение антибиотиками.
Профилактика заболевания
Профилактика и лечение болезни бывает специфической и экстренной.
- Специфическая профилактика включает в себя применение антибиотиков.
- Экстренная профилактика - вакцинация, которую мало кто считает эффективным методом спасения от чумы.
Чума относится к зоонозным заболеваниям, поэтому проведенная вакцинация не создает стойкий иммунитет к болезни, как, например, в свое время помогала прививка от оспы. Прививка от чумы лишь снижает риск заражения чумой. Поэтому вакцинация от чумы не входит в список обязательных прививок.
Вакцину рекомендуют ставить тем, кто находится в зоне риска: медперсоналу в очагах чумы, работникам лаборатории, людям тех профессий, которые по роду своей деятельности сталкиваются с очагами инфекции: археологам, геологам, экологам и пр.
Массовая профилактика с помощью вакцинации считается нецелесообразной даже в районах, которые имеют острые очаги этой болезни.
- Во-первых, иммунитет против болезни после вакцинации непродолжительный.
- Во-вторых, исследований, подтверждавших эффективность массовой вакцинации, не проводилось, поэтому, как поведет себя чума, попадая в привитый организм, неизвестно. Во Вьетнаме, где была зафиксирована эпидемия чумы, вакцинация не помогла уберечься от этого заболевания.
- Также необходимо учитывать, что вакцина против чумы очень дорогая.
Вакцинация проводится живой вакциной, которая вводится подкожно людям от 7 до 60 лет и накожно детям от 2 до 7 лет, а также беременным и пожилым людям. Ревакцинация против чумы проводится спустя год. Но еще раз обращаем внимание, что вакцинация против чумы не спасает от болезни, а лишь снижает риск подхватить инфекцию. Также следует учитывать, что прививка разработана против бубонной чумы и вообще не эффективна против легочной формы болезни.
При внедрении антибиотиков для борьбы с чумой опасность этой болезни намного снизилась. Но уверенности в том, что черная смерть опять не вернется, нет. Проблема чумы остается актуальной и сегодня. За последние 60 лет на территории бывшего СССР зарегистрировано 4 тысячи случая чумы. Единого мнения о том, как проводить лечение и профилактику, о преимуществах вакцинации, способах борьбы с переносчиками заразы до сих пор нет.
Чума — это тяжелое заболевание инфекционной природы, протекающее с повышением температуры тела, поражением легких и лимфоузлов. Часто на фоне этого недуга развивается воспалительный процесс во всех тканях организма. Заболевание отличается высоким порогом летальности.
Историческая справка
За всю историю современного человечества не было такого безжалостного недуга, как чума. До сегодняшних дней дошла информация о том, что в древности заболевание уносило жизни большого количества людей. Эпидемии обычно начинались после прямых контактов с зараженными животными. Часто распространение недуга превращалось в пандемию. Истории известны три таких случая.
Первый получил название Юстинианова чума. Этот случай пандемии был зафиксирован на территории Египта (527-565 гг.). Вторую назвали Великой. Чума в Европе свирепствовала на протяжении пяти лет, забрав с собой жизни порядка 60 миллионов человек. Третья пандемия случилась в Гонконге в 1895 году. Позднее она перешла на территорию Индии, где погибло более 10 миллионов человек.
Одна из крупнейших эпидемий была во Франции, где в то время жил известный экстрасенс Нострадамус. Он пытался бороться с «черной смертью» с помощью фитотерапии. Флорентийский ирис, опилки кипариса, гвоздику, алоэ и ароматный аир он смешивал с лепестками роз. Из получившейся смеси экстрасенс делал так называемые розовые пилюли. К сожалению, чума в Европе поглотила его жену и детей.
Многие города, где царила смерть, подвергались полному сожжению. Врачи, пытаясь помочь заболевшим, одевались в противочумные доспехи (кожаный длинный плащ, маска с длинным носом). В маску врачи помещали различные травяные сборы. Ротовую полость натирали чесноком, а в уши втыкали тряпки.
Почему развивается чума?
Вирус или недуга? Данное заболевания вызывается микроорганизмом под названием Yersonina pestis. Эта бактерия сохраняет жизнеспособность в течение продолжительного отрезка времени. Она проявляет устойчивость к процессу нагревания. К факторам внешней среды (кислород, солнечные лучи, изменение кислотности) бактерия чумы достаточно чувствительна.
Источником заболевания выступают дикие грызуны, в обычно крысы. В редких случаях переносчиком бактерии служит человек.
Все люди обладают естественной восприимчивостью к инфекции. Патология может развиться на фоне заражения абсолютно любым путем. Постинфекционный иммунитет относительный. Однако повторные случаи заражения обычно протекают в неосложненной форме.

Какими признаками характеризуется чума: симптомы недуга
Инкубационный период заболевания составляет от 3 до приблизительно 6 дней, но в условиях пандемии он может сократиться до суток. Чума начинается остро, сопровождается резким повышением температуры, Больные жалуются на дискомфорт в суставах, рвоту с примесями крови. В первые часы заражения наблюдаются признаки Человек становится чрезмерно активным, его преследует стремление куда-то бежать, затем уже возникают галлюцинации и бред. Внятно говорить и передвигаться заразившийся не может.
Из внешних симптомов можно отметить гиперемию лица, Выражение лица принимает характерный страдальческий вид. Язык постепенно увеличивается в размерах, на нем появляется белый налет. Также отмечают возникновение тахикардии, понижение АД.
Медики выделяют несколько форм этого заболевания: бубонную, кожную, септическую, легочную. Каждый вариант отличается характерными признаками. О них мы поговорим далее в материалах этой статьи.

Бубонная чума
Бубонная чума — это самая распространенная форма болезни. Под бубонами понимаются специфические изменения лимфоузлов. Они, как правило, носят единичный характер. Первоначально в области лимфоузлов отмечается болезненность. Через 1-2 дня они увеличиваются в размерах, приобретают тестообразную консистенцию, температура резко повышается. Дальнейшее течение заболевания может привести как к самостоятельному рассасыванию бубона, так и к формированию язвы.
Кожная чума
Для этой формы патологии характерно возникновение карбункулов в той области, где возбудитель внедрился в организм. Заболевание чума сопровождается образованием на коже болезненных пустул с красноватым содержимым. Вокруг них располагается область инфильтрации и гиперемии. Если пустулу вскрыть самостоятельно, на ее месте возникает язва с желтым гноем. Через некоторое время дно покрывается черным струпом, который постепенно отторгается, оставляя после себя рубцы.
Легочная чума
Легочная чума — это наиболее опасная форма недуга с эпидемической точки зрения. Инкубационный период насчитывает от нескольких часов до двух суток. На второй день после заражения появляется сильный кашель, возникает болезненность в области груди, одышка. На рентгенограмме обнаруживаются признаки воспаления легких. Кашель обычно сопровождается пенистыми и кровянистыми выделениями. При ухудшении состояния наблюдаются нарушения сознания и функционирования главных систем внутренних органов.

Септическая чума
Заболевание характеризуется стремительным развитием. Септическая чума — это редкая патология, которая отличается появлением кровоизлияний в кожу и слизистые оболочки. Постепенно нарастают симптомы общей интоксикации. От распада клеток бактерий в крови повышается содержание токсических веществ. В результате состояние пациента резко ухудшается.
Диагностические мероприятия
Ввиду особой опасности этой патологии и высокой восприимчивости к бактериям, выделение возбудителя проводится исключительно в лабораторных условиях. Специалисты делают забор материала из карбункулов, мокроты, бубонов и язв. Допускается выделение возбудителя из крови.
Серологическая диагностика осуществляется с помощью следующих тестов: РНАГ, ИФА, РНГА. Возможно выделение ДНК возбудителя посредством ПЦР. К неспецифическим методам диагностики относят анализы крови и мочи, рентгенографию легких.

Какое требуется лечение?
Пациентов с диагнозом «чума», симптомы которой проявляются в течение нескольких суток, помещают в специальные боксы. Как правило, это одноместная палата, оснащенная отдельной туалетной комнатой и обязательно с двойными дверями. Этиотропная терапия проводится антибиотиками в соответствии с клинической формой недуга. Продолжительность курса лечения обычно составляет 7-10 дней.
При кожной форме прописывают «Ко-тримоксазол», при бубонной — «Левомицетин». Для лечения легочного и септического варианта заболевания используют «Стрептомицин» и «Доксициклин».
Дополнительно проводится симптоматическая терапия. Для снижения температуры используют жаропонижающие средства. Чтобы восстановить кровяное давление, назначают стероидные гормоны. Иногда требуется поддержка работы легких и замещения их функций.

Прогноз и последствия
В настоящее время при условии соблюдения рекомендаций врача по лечению смертность от чумы достаточно низка (5-10 %). Своевременная медицинская помощь и профилактика генерализации способствуют выздоровлению без серьезных последствий для здоровья. В редких случаях диагностируют скоротечный сепсис, который плохо поддается лечению и нередко приводит к летальному исходу.
Болезнь чума, с которой человечество сталкивалось еще около полутора тысяч лет назад, ранее вызывала крупные вспышки заболеваемости, уносящие десятки и сотни миллионов жизней. Более беспощадной и опустошительной история не знает, и до сих пор, невзирая на развитие медицины, справиться с ней полностью не удалось.
Что такое чума?
Чума – болезнь у людей, носящая природно-очаговый инфекционный характер, во многих случаях заканчивающаяся летальным исходом. Это очень заразная патология, и восприимчивость к ней всеобщая. После перенесенной и вылеченной чумы не формируется устойчивый иммунитет, то есть остается риск повторного заражения (однако во второй раз болезнь протекает несколько легче).
Точное происхождение названия болезни не установлено, при этом слово «чума» в переводе с турецкого означает «круглый, шишка», с греческого – «вал», с латинского – «удар, рана». В давних и современных научных источниках можно встретить такое определение, как болезнь бубонная чума. Это обусловлено тем, что одним из отличительных признаков болезни является бубон – округлая припухлость в области воспаленного . При этом существуют другие формы инфекции, без формирования бубонов.

Чума – возбудитель
Долгое время было непонятно, чем вызывается бубонная чума, возбудитель обнаружили и связали с заболеванием лишь в конце XIX столетия. Им оказалась грамотрицательная бактерия из семейства энтеробактерий – чумная палочка (Yersinia pestis). Патоген хорошо изучен, выявлены его несколько подвидов и установлены следующие особенности:
- может иметь различную форму – от нитевидной до шарообразной;
- длительное сохранение жизнеспособности в отделяемом больных людей;
- хорошая переносимость низких температур, замораживания;
- высокая чувствительность к дезинфектантам, солнечным лучам, кислой реакции среды, повышенным температурам;
- содержит около тридцати антигенных структур, выделяет эндо- и экзотоксины.
Чума – способы проникновения бактерий в организм человека
Важно знать, как передается чума от человека к человеку, а также от других живых существ. Чумная палочка циркулирует в природных инфекционных очагах в организмах животных-носителей, к которым относятся дикие грызуны (суслики, сурки, полевки), серая и черная крысы, домовые мыши, кошки, зайцеобразные, верблюды. Переносчиками (распространителями) патогенов являются блохи разных видов и несколько видов кровососущих клещей, которые инфицируются возбудителем болезни при питании на больных животных, содержащих в крови чумную палочку.
Различают передачу возбудителя через блох от животных-носителей человеку и от человека к человеку. Перечислим возможные способы проникновения чумы в организм человека:
- Трансмиссивный – попадание в кровоток после укуса инфицированного насекомого.
- Контактный – при контакте человека, имеющего на коже или слизистых оболочках микротравмы, с телами зараженных животных (например, при разделке туш, обработке шкур).
- Алиментарный – через слизистую желудочно-кишечного тракта при употреблении в пищу мяса больных животных, не прошедшего достаточную термообработку, или других обсемененных продуктов.
- Контактно-бытовой – при прикосновениях больного человека, контактировании с его биологическими жидкостями, использовании посуды, предметов личной гигиены и тому подобное.
- Аэрозольный – от человека человеку через слизистые дыхательных путей при кашле, чихании, близкой беседе.

Чума – симптомы у человека
От места внедрения патогена зависит то, какая форма заболевания будет развиваться, с поражением каких органов, с какими проявлениями. Выделяют следующие основные формы чумы человека:
- бубонная;
- легочная;
- септическая;
- кишечная.
Кроме того, есть такие редкие формы патологии, как кожная, фарингальная, менингеальная, бессимптомная, абортивная. Болезнь чума имеет инкубационный период от 3 до 6 суток, иногда – 1-2 дня (при первично легочной или септической форме) или 7-9 суток (у привитых или уже переболевших пациентов). Для всех форм характерно внезапное начало с выраженной симптоматикой и интоксикационный синдром, проявляющийся в следующем:
- высокая температура тела;
- озноб;
- головная боль;
- мышечно-суставная боль;
- тошнота;
- рвота;
- сильная слабость.
По мере развития заболевания изменяется внешний облик пациента: лицо становится одутловатым, гиперемированным, белки глаз краснеют, губы и язык становятся сухими, появляются темные круги под глазами, лицо выражает страх, ужас («маска чумы»). В дальнейшем у больного нарушается сознание, становится неразборчивой речь, нарушается координация движений, появляются бред и галлюцинации. Кроме того, развиваются специфические поражения, в зависимости от формы чумы.
Бубонная чума – симптомы
Статистика свидетельствует, что бубонная чума – это самая распространенная разновидность заболевания, которая развивается у 80 % заразившихся при проникновении болезнетворной бактерии через слизистые и кожу. В данном случае инфекция распространяется через лимфатическую систему, вызывая поражение паховых лимфатических узлов, в редких случаях – подмышечных или шейных. Образующиеся бубоны бывают одиночными и множественными, размер их может варьироваться от 3 до 10 см, и в своем развитии они зачастую проходят несколько стадий:

Легочная чума
Такая форма диагностируется у 5-10 % пациентов, при этом болезнь чума развивается после аэрогенного заражения (первичная) либо как осложнение бубонной формы (вторичная). Это самая опасная разновидность, и специфические признаки чумы у человека в данном случае отмечаются примерно на 2-3 день, после начала острой интоксикационной симптоматики. Возбудитель поражает стенки легочных альвеол, вызывая некротические явления. Отличительными проявлениями являются:
- учащенное дыхание, одышка;
- кашель;
- выделение мокроты – вначале пенистой, прозрачной, далее – с прожилками крови;
- боли в груди;
- тахикардия;
- падение артериального давления.
Септическая форма чумы
Первично-септическая форма чумы, развивающаяся при проникновении массивной дозы микробов в кровоток, встречается редко, но протекает очень тяжело. Интоксикационные признаки возникают молниеносно, так как возбудитель распространяется по всем органам. Наблюдаются многочисленные геморрагии в кожных и слизистых тканях, конъюнктиве, кишечные и почечные кровотечения, скорым развитием . Иногда эта форма протекает как вторичное осложнение других разновидностей чумы, что проявляется формированием вторичных бубонов.
Кишечная форма чумы
Не все специалисты выделяют кишечную разновидность чумы отдельно, рассматривая ее как одно из проявлений септической формы. Когда развивается кишечная чума признаки болезни у людей на фоне общей интоксикации и лихорадки фиксируются следующие:
- резкие боли в животе;
- многократная кровавая рвота;
- диарея со слизисто-кровянистым стулом;
- тенезмы – мучительные позывы к опорожнению кишечника.
Чума – диагностика
Значимую роль играет при постановке диагноза «чума» лабораторная диагностика, проводимая следующими методами:
- серологический;
- бактериологический;
- микроскопический.
Для исследования берут кровь, пунктаты из бубонов, отделяемое язв, мокроту, отделяемое ротоглотки, рвотные массы. Для проверки наличия возбудителя отобранный материал может выращиваться на специальных питательных средах. Кроме того, проводится рентген лимфоузлов, легких. Важно установление факта укуса насекомыми, контакта с больными животными или людьми, посещение зон, эндемичных по чуме.

Чума – лечение
При подозрении или диагностировании патологии пациент срочно госпитализируется в инфекционную больницу в изолированный бокс, из которого исключен прямой отток воздуха. Лечение чумы у людей основывается на таких мероприятиях:
- прием антибиотиков, в зависимости от формы заболевания ( , Тетрациклин, Стрептомицин);
- дезинтоксикационная терапия (Альбумин, Реополиглюкин, Гемодез);
- применение препаратов для улучшения микроциркуляции и репарации (Трентал, Пикамилон);
- жаропонижающая и симптоматическая терапия;
- поддерживающая терапия (витамины, сердечные препараты);
- – при септическом поражении.
В период лихорадки больной должен соблюдать постельный режим. Антибиотикотерапия проводится на протяжении 7-14 дней, после чего назначаются контрольные исследования биоматериалов. Пациента выписывают после полного выздоровления, о чем свидетельствует получение трехкратного отрицательного результата. Успех лечения в большой мере зависит от своевременности выявления чумы.
Меры предупреждения чумы в организм человека
Чтобы не допустить распространения инфекции проводятся неспецифические профилактические мероприятия, включающие:
- анализ информации о заболеваемости чумой в разных странах;
- выявление, изоляция и лечение людей с подозрением на патологию;
- дезинфекция транспорта, прибывающего из неблагополучных в отношении чумы регионов.
Помимо того, постоянно проводятся работы в природных очагах болезни: учет численности диких грызунов, исследование их на выявление чумной бактерии, уничтожение инфицированных особей, борьба с блохами. При выявлении даже одного больного в населенном пункте проводятся такие противоэпидемические мероприятия:
- наложение карантина с запретом въезда и выезда людей на несколько суток;
- изоляция людей, контактировавших с больными чумой;
- дезинфекция в очагах болезни.
Людям, бывшим в контакте с заболевшими чумой, с профилактической целью вводится противочумная сыворотка в сочетании с антибиотиками. Прививка от чумы человеку живой чумной вакциной ставится в таких случаях:
- при нахождении в природных очагах инфекции или предстоящем выезде в неблагополучный район;
- при работе, связанной с возможным контактом с источниками инфекции;
- при выявленном широком распространении инфекции среди животных в окрестностях населенных пунктов.

Чума – статистика заболеваемости
Благодаря развитию медицины и поддержанию межгосударственных мер профилактики, болезнь чума редко протекает широкомасштабно. В давние времена, когда не было изобретено лекарств от этой инфекции, смертность была почти стопроцентной. Сейчас эти цифры не превышают 5-10 %. При этом то, сколько человек погибло от чумы в мире за последнее время, не может не настораживать.
Чума в истории человечества
Чума в истории человечества оставила разрушительные следы. Самыми масштабными считаются такие эпидемии:
- «Юстинианова чума» (551-580 гг.), начавшаяся в Египте, от которой умерло более 100 млн человек;
- эпидемия «черной смерти» (XIV век) в Европе, занесенная с Восточного Китая, которая унесла около 40 млн жизней;
- чума в России (1654-1655 гг.) – около 700 тыс. смертей;
- чума в Марселе (1720-1722 гг.) – умерло 100 тыс. человек;
- пандемия чумы (конец XIX века) в Азии – умерло более 5 млн человек.
Чума в наши дни
Бубонная чума в наши дни встречается на всех континентах, кроме Австралии и Антарктиды. В период с 2010 по 2015 г. диагностировано более 3 тыс. случаев заболевания, при этом летальный исход наблюдался у 584 зараженных. Больше всего случаев зарегистрировано на Мадагаскаре (более 2 тысяч). Очаги чумы отмечены в таких странах, как Боливия, США, Перу, Киргизия, Казахстан, Россия и прочие. Эндемичными по чуме регионами России являются: Алтай, Восточно-Уральский регион, Ставрополье, Забайкалье, Прикаспийская низменность.
